Более того, казахстанские врачи научились делать органосохраняющие операции при раке шейки матки. Так, например, после операции, проведенной по удалению опухоли, женщина смогла самостоятельно и без осложнений родить ребенка.
- В Казахстане снижается смертность женщин от рака шейки матки
- Гинекологический рак все больше выявляют у казахстанок
- Впервые в Казахстане женщина родила после рака шейки матки 02 сентября 2020, 13:12
- Рак шейки матки можно предупредить.
- Эпидемиология рака шейки матки в мире и в республике Казахстан
- 20-05-2019 –
- Рак шейки матки: стадии и прогнозы
В Казахстане снижается смертность женщин от рака шейки матки
Женщины в Казахстане стали реже болеть раком шейки матки. Об этом в своем интервью рассказала врач онколог-гинеколог высшей квалификационной категории, кандидат медицинских наук, заведующая Центром женского здоровья ННОЦ — Аида Шакирова, сообщает корреспондент zakon.kz.
По ее данным, Казахстан относится к странам со средней степенью заболеваемости. Так, если в США, Австралии, странах Западной Европы, рак шейки матки встречается у 3-4 человек на 100 тыс. населения, то у нас в среднем на 100 тыс. человек приходится 9-10 случаев.
Более того, казахстанские врачи научились делать органосохраняющие операции при раке шейки матки. Так, например, после операции, проведенной по удалению опухоли, женщина смогла самостоятельно и без осложнений родить ребенка.
Но, несмотря на развитие медицины, очень важно выявить рак шейки матки на ранней стадии. Дело в том, что этот вид онкологии очень коварен. И может до последней стадии не подавать никаких симптомов.
Поэтому важно сдавать тесты на наличие ВПЧ, мазок на онкоцитологию (это забор мазка специальными инструментами, как из канала, так и поверхности шейки матки).
К слову, РШМ – молодеет. И если раньше пик заболеваемости приходился на 50-60 лет, то сейчас уже на 40-45. Чтобы быть уверенной, в своем здоровье, женщине нужно выявлять предраковые состояния, начиная с 30 лет. Для этого в рамках ОСМС проводится скрининг (1 раз в 4 года) для всех женщин в возрасте с 30 до 70 лет.
Здесь, хотелось бы напомнить, что в Казахстане действует норма, закрепленная в Кодексе «О здоровье народа и системе здравоохранения», согласно которой работник имеет право получить социальный отпуск (3 дня) для прохождения скрининга с сохранением зарплаты и рабочего места.
Научно доказано, что рак шейки матки вызывает вирус папилломы человека (ВПЧ). Всего их более 100 видов, из которых 14 являются онкогенными (так называемые вирусы высокого онкогенного риска). Но как показывает практика, в 70% случаев причиной рака шейки матки оказываются ВПЧ двух типов: 16-го и 18-го. Для профилактики этого вируса была изобретена вакцина, успешно используемая в мире. В Казахстане есть возможность привиться от ВПЧ на платной основе.
Наряду с вирусной этиологией к развитию рака шейки матки могут привести и другие факторы риска: раннее начало половой жизни (до 16 лет), частая смена половых партнеров, большое количество родов, абортов, инфекции, передающиеся половым путем, иммунодефицитное состояние вследствие вредных привычек, малооактивного образа жизни и других внешних факторов.
Рак шейки матки на начальных стадиях 100% излечим. Такие опухоли удаляются малоинвазивным способом, с сохранением детородных органов у женщин, не завершивших свою репродуктивную функцию. Но, если опухоль вырастает больше 1 см, врачи будут смотреть на детали. При достижении опухоли 2 см, появляется большой риск метастазирования. В каждом случае план лечения пациента РШМ разрабатывает команда врачей (радиолог, онколог, химиотерапевт). Это индивидуальный подход к каждому пациенту.
Обычно рак шейки матки дает метастазы в лимфатические узлы. Но бывает, что опухолевые клетки разносятся током крови по всему телу и тогда, теоретически, метастазы могут появиться в любом органе. Однако чаще всего РШМ дает метастазы в печень, легкие, кости и кожу. И в этом случае пациенту может помочь только химиотерапия.
Стоит отметить, любой гражданин Казахстана имеет право проходить лечение в любой медорганизации страны. Нужно только обратиться к своему терапевту, гинекологу, онкологу и взять направление в ННОЦ или любую другую республиканскую клинику, которая осуществляет лечение пациентов с этим злокачественным заболеванием. Лечение и обследование пациенты с таким диагнозом получают бесплатно в рамках ГОБМП.
АЛМАТЫ. КАЗИНФОРМ – В Казахстане ежегодно выявляется более 1800 случаев рака шейки матки, более 1100 случаев рака тела матки и 1120 случаев рака яичников. Об этом на пресс-конференции в Алматы сообщила главный онколог Минздрава РК, председатель правления КазНИИ онкологии и радиологии МЗ РК, д.м.н. Диляра Кайдарова, передает корреспондент МИА «Казинформ».
Гинекологический рак все больше выявляют у казахстанок

АЛМАТЫ. КАЗИНФОРМ – В Казахстане ежегодно выявляется более 1800 случаев рака шейки матки, более 1100 случаев рака тела матки и 1120 случаев рака яичников. Об этом на пресс-конференции в Алматы сообщила главный онколог Минздрава РК, председатель правления КазНИИ онкологии и радиологии МЗ РК, д.м.н. Диляра Кайдарова, передает корреспондент МИА «Казинформ».
Каждый год от рака шейки матки (РШМ) умирает около 600, от рака тела матки – 230, от рака яичников – около 450 женщин, в основном это женщины репродуктивного возраста.
«Сейчас в Казахстане проводится бесплатный онкоскрининг на раннее выявление патологий шейки матки. То есть каждая женщина, начиная с 30 лет, ежегодно должна сдавать мазок на онкоцитологию (пап-тест). Это делается в любой поликлинике – бесплатно. Также в целях профилактики можно пройти профосмотр – в смотровом кабинете у гинеколога. Это нужно делать регулярно», – говорит Диляра Кайдарова.
В результате проводимых скринингов, в Казахстане отмечается рост выявляемости РШМ. Около 600 казахстанских женщин умирает ежегодно от этой болезни. То есть каждый день умирает почти по 2 женщины.
«РШМ – это единственное онкозаболевание, которое можно предотвратить. Причиной возникновения рака шейки матки является Вирус папилломы человеческий (ВПЧ), которым женщина может заразиться в течение всей жизни. Есть специальная вакцина от ВПЧ. К раку шейки матки может привести и обычная эрозия шейки матки. Поэтому надо ежегодно обследоваться у гинеколога в поликлинике», – сказала Диляра Кайдарова.
По её словам, также в поликлиниках проводится кольпоскопия – осмотр шейки матки специальным аппаратом, чтобы выявить патологию. Это все бесплатно для казахстанских женщин.
21 сентября, в субботу, в КазНИИ онкологии и радиологии, а также во всех региональных онкодиспасерах будет проходить День открытых дверей. Любая женщина может прийти, проконсультироваться с онкологами, получить рекомендации и сдать мазок на онкоцитологию. Мы призываем женщин посетить онкодиспансер и обследоваться.
Высокие уровни заболеваемости РШМ – в Костанайской (16,2 на 100 тыс населения), Актюбинской (14,7), Западно-Казахстанской (14,4) областях, низкие – в г.Шымкент (5,7), Туркестанской (5,8), Жамбылской (7,1) областях.
Высокие уровни заболеваемости раком тела матки – в Карагандинской (10,9), Восточно-Казахстанской, Павлодарской и Северо-Казахстанской областях – по 9,9 на 100 тыс населения. Низкий уровень заболеваемости – в Туркестанской (1,5) и Кызылординской (2,9) областях.
Высокие уровни заболеваемости раком яичников – в Павлодарской (8,6) и Северо-Казахстанской (8,7) областях, низкие – в Жамбылской и Атырауской областях – по 3,9 на 100 тыс населения.
К гинекологическому раку относится: рак шейки матки, рак тела матки, рак яичников и рак вульвы. Самое распространенное среди них – это рак шейки матки (РШМ).
Впервые в Казахстане женщина родила ребенка после перенесенного рака шейки матки, передает корреспондент Tengrinews.kz со ссылкой на пресс-службу КазНИИ онкологии и радиологии МЗ РК.
Впервые в Казахстане женщина родила после рака шейки матки 02 сентября 2020, 13:12
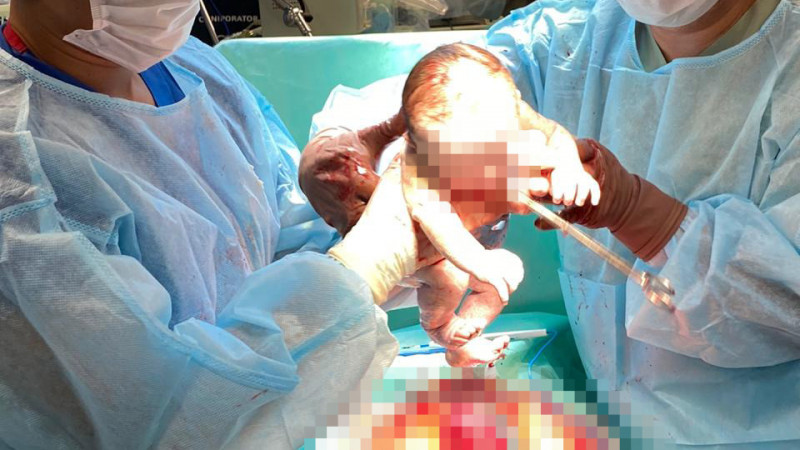
Впервые в Казахстане женщина родила ребенка после перенесенного рака шейки матки, передает корреспондент Tengrinews.kz со ссылкой на пресс-службу КазНИИ онкологии и радиологии МЗ РК.
10 лет назад пациентке был поставлен диагноз – рак шейки матки. Тогда специалистами института ей была проведена органосохранная операция, тем самым женщине сохранили шанс на материнство.
“Все эти годы пациентка сохраняла надежду на беременность. И вот чудо произошло. В феврале она позвонила мне и сообщила радостную новость, что беременна. Начиная с ранних сроков и до родов пациентку вели врачи женской консультации, врачи ИРМ, Центра перинатологии и детской кардиохирургии, и мы, онкологи. Ей сделали коррекцию ИЦН (истмико-цервикальная недостаточность, то есть несостоятельность перешейка и шейки матки), так как сохранялась угроза выкидыша и преждевременных родов. 19 августа женщина успешно родила долгожданного мальчика. Сейчас в КазНИИ онкологии и радиологии созданы все условия для внедрения новых технологий, в том числе органосохранных операций при гинекологическом раке”, – рассказал руководитель Центра онкогинекологии КазНИИОиР Ерлан Кукубасов.
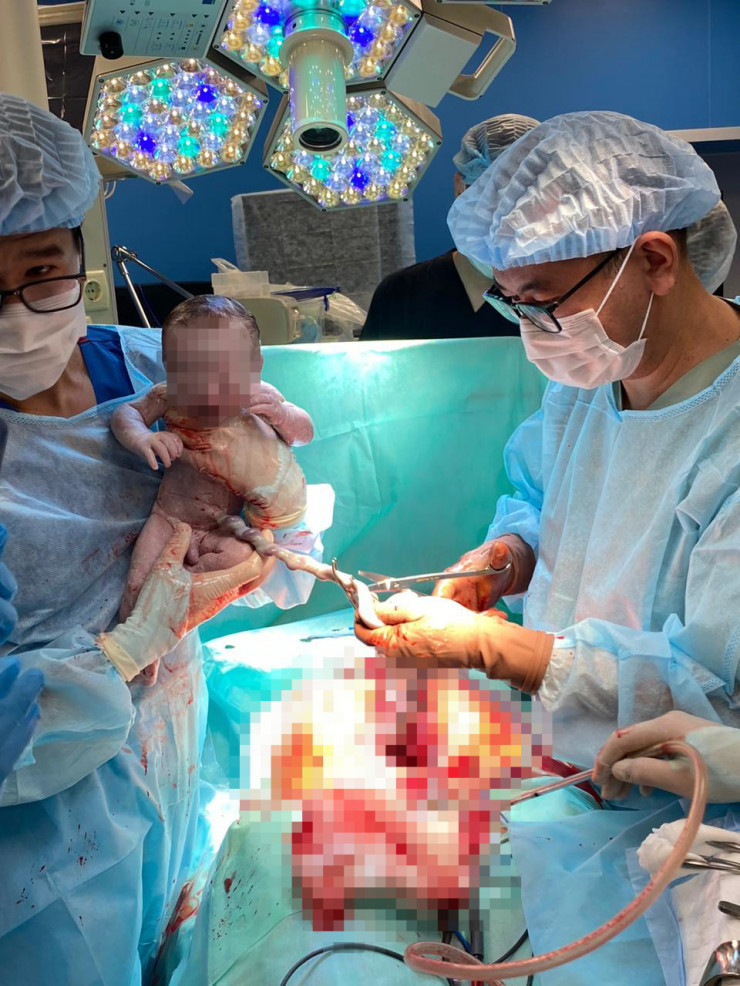 Фото предоставлено пресс-службой КазНИИ онкологии и радиологии МЗ РК
Фото предоставлено пресс-службой КазНИИ онкологии и радиологии МЗ РК
В условиях центра пациентке была проведено кесарево сечение. Родился ребенок весом 2430 граммов и ростом 46 сантиметров. Мама и малыш чувствуют себя хорошо и уже выписаны домой.
В Казахстане ежегодно выявляется около 1800 новых пациенток с раком шейки матки. Около 600 женщин умирают от этой болезни. Для профилактики гинекологического рака, в том числе рака шейки матки, женщинам рекомендуется ежегодно проходить осмотр у гинеколога. Также женщинам Казахстана с 30 до 70 лет можно пройти бесплатный скрининг на рак шейки матки.
“В Казахстане более 10 лет проводится бесплатный онкоскрининг на раннее выявление патологий шейки матки. То есть каждая женщина начиная с 30 лет ежегодно должна сдавать мазок на онкоцитологию (пап-тест). Это делается в любой поликлинике бесплатно. Также в целях профилактики можно пройти профосмотр – в смотровом кабинете у гинеколога. Это нужно делать регулярно”, – говорит председатель правления КазНИИОиР, главный онколог МЗ РК Диляра Кайдарова.
Также в календарь прививок внесена вакцинация от вируса папилломы человека (ВПЧ), который вызывает рак шейки матки у женщин. Вакцинацию следует делать до начала половой жизни. Вакцинация от ВПЧ будет добровольной и бесплатной.
Терапия больных раком шейки матки в современных условиях развивается в трех основных направлениях:
Рак шейки матки можно предупредить.
Тема: Рак шейки матки можно предупредить.
Рак шейки матки несмотря на определенные успехи, достигнутые в области диагностики и лечения, продолжает занимать одну из лидирующих позиций (второе место после рака тела матки) в структуре онкологической заболеваемости женской половой сферы.
Ежегодно в Казахстане выявляется более 1500 новых случаев РШМ. Чаще данная патология наблюдается у женщин в возрасте от 40 до 50 лет. Настараживает то, что в последние годы отчетливо прослеживается тенденция роста заболеваемости в возрасте моложе 35 лет. Это свидетельствует как о низком санитарно — просветительном уровне населения, так и о несвоевременном лечении фоновых и предраковых заболеваний шейки матки на уровне ПМСП.
Всего состоит в Областном онкологическом диспансере города Петропавловска СКО на диспансерный учет на 1 января 2018 года 436 больных женщин с диагнозом рак шейки матки, из них взято на учет в 2017 году — 57. Удельный вес I-II стадии составляет — 80%.
Рак шейки матки это не приговор и относится к числу потенциально предотвратимых заболеваний. Это связано с медленным ростом опухали и то, что шейка матки является доступным для визуального осмотра органом (при гинекологическом осмотре).
2. химическая теория канцерогенеза основывается на способности химических веществ, влиять на ядро клетки и вызывать мутацию в ДНК (гистон, протамин, никотин и т.д.);
3. наследственная теория (в генетическом аппарате запрограммирован вирус злокачественной опухоли, который передается по вертикали).
1. фоновые заболевания (эрозия, лейкоплакия, полип, кондиломы и т.д);
2. предраковые процессы — дисплазия (cinI — слабая, cinII — умеренная, cin III — тяжелая);
4. частая смена половых партнеров (высокий риск ЗППП);
6. прием гормональных препаратов (длительное время, безконтрольно) и, как следствие, отказ от барьерной контрацепции (презерватив), при этом возникает риск заражения инфекциями, передающимися половым путем;
Рак шейки матки принадлежит к опухолям, которые длительное время протекают бессимптомно.
При прогрессировании заболевания появляются первичные симптомы. Наиболее часто больные предъявляют жалобы на обильные бели, кровянистые выделения и боли. Бели носят жидкий, водянистый характер. Кровотечения – самый частый клинический симптом. В начале заболевания кровянистые выделения носят характер контактных, возникающих после полового акта, натуживания, поднятия тяжести, могут появляться как между менструациями, так и после установления менопаузы. Боли по своему характеру, локализации, интенсивности бывают различны. Локализуются в поясничной области, крестце и под лоном.
Вторичные симптомы развиваются в результате регионального метастазирования, прорастания соседних органов, присоединения воспалительного компонента (боли, повышение температуры тела, отеки конечностей, нарушение функции кишечника, мочевыделительной системы).
Общие симптомы: общая слабость, быстрая утомляемость, отсутствие аппетита, снижение работоспособности, веса.
При появлении, каких — либо из выше указанных симптомов, необходимо немедленно обратиться к врачу гинекологу по месту жительства.
8. взятие биопсии с шейки матки с гистологическим исследование материала;
9. УЗИ органов брюшной полости, гениталий трансвагинально, мочевого пузыря, почек, забрюшинные, парааортальные, паховые лимфатические узлы;
Терапия больных раком шейки матки в современных условиях развивается в трех основных направлениях:
— хирургический метод лечения (радикальные и органосохраняющие операции);
— метод комбинированного лечения (лучевая терапия + ХТ и т.д).
Выбор метода лечения определяется стадией рака шейки матки. зависит от общего состояния больной, сопутствующей патологии, формы роста опухоли, состояния репродуктивной и менструальной функции.
1. первичная — здоровый образ жизни с исключением возможных факторов риска риск развития рака шейки матки, вакцинация определенных групп населения;
2. вторичная – качественный и хорошо организованный скрининг женского населения.
С 2008 года в Казахстане внедрен скрининг рака шейки матки с целью активного раннего выявления бессимптомного рака и его последующее лечении.
Целевая группа (до 2018г): женщины в возрасте 30, 35, 40, 45, 50, 55, 60 лет. В 2018г произошли изменения относительно целевой группы возраст женщин 30-70 лет (допалнение к приказу №685, №995 МЗ РК).
В скрининге не участвуют женщины, состоящие на диспансерном учете у врача гинеколога с доброкачественной патологией шейки матки, а так же состоящие на учете в ООД с диагнозом — рак шейки матки. Из целевой группы должны быть исключены и женщины имеющие тяжелые сопутствующие заболевания (например: инфаркт миокарда с признаками сердечной недостаточности, сахарный диабет с сосудистыми осложнениями, хроническая обструктивная болезнь легких с дыхательной недостаточностью, цирроз печени и другие заболевания в стадии декомпенсации). Скрининговым тестом является Пап – тест, забор мазков проводится методом жидкостной цитологии.
Скрининг проводится бесплатно — входит в перечень гарантированного объема бесплатной медицинской помощи.
В 2018 года прошли обследования по скринингу рака шейки матки по СКО 15040 женщины. Из общего количества обследованных выявлено 8 случая рака шейки матки, все выявлены на ранней стадии заболевания, а так же 90 больных с предраковой патологией. Все больные прошли обследование, получили лечения, взяты на диспансерный учет.
Рекомендации, которые помогут сохранить здоровье и избежать рак шейки матки:
1. cвоевременное выявление и лечение фоновых и предраковых заболеваний шейки матки;
2. использование средств индивитдуальной защиты (презерватив);
3. профилактика абортов и инфекций, передаваемых половым путем, ограничение случайных сексуальных связей;
5. регулярно и своевременно проходить профилактические осмотры у гинеколога, скрининг РШМ;
6. укрепление иммунитета (правильное питание, профилактика стресса, физическая активность).
В структуре заболеваемости злокачественными новообразованиями населения стран СНГ доля РШМ колебалась от 4-6 % в Белоруссии, России и Украине, до 9-16 % в Узбекистане, Кыргызстане и Казахстане. В этих регионах средний возраст вновь выявленных больных колебался от 49 до 53 лет. По данным В.И. Чиссова с соавт. (2009), средний возраст заболевших составил 52,6, из них более 50 % женщины моложе 49 лет. За последние 15 лет (с 1997 г.) средний возраст заболевших снизился на 4 года, а у женщин моложе 29 лет заболеваемость выросла в 2,5 раза 22.
Эпидемиология рака шейки матки в мире и в республике Казахстан
Рак шейки матки (РШМ) остается важной проблемой общественного здравоохранения мирового масштаба. Из всех форм злокачественных новообразований у женщин РШМ встречается в 9,8% случаев и занимает 2-е место после рака молочной железы по смертности. Несмотря на то, что эпидемиологические исследования в области изучения РШМ проводятся с XIX века проблема заболеваемости и смертности от данного заболевания остается актуальной.
Актуальность. Первые исследования, посвященные эпидемиологии рака шейки матки (РШМ), начали проводиться еще в XIX веке. Rigoni-Stern в 1842 г. опубликовал данные, основанные на изучении регистра смертей в Вероне с 1760 по 1830 г. Он заметил, что РШМ значительно чаще был причиной смерти замужних женщин и вдов и не встречался у девственниц и монахинь. Это позволило ученому высказать гипотезу об инфекционном происхождении РШМ. Известный интерес представляют данные, опубликованные F. Gagnon (1950), — при изучении 13 000 историй болезни монахинь Монреаля и Квебека РШМ не был обнаружен ни разу. Автор связывал подобные результаты с низкой частотой воспалительных заболеваний шейки матки у монахинь. [1]
Анализ статистических данных отечественных авторов и зарубежных служб, в частности AIRS, GLOB-OCAN (2008), показал, что ежегодно в мире зарегистрируется от 529 800 до 530 232 вновь выявленных случаев РШМ и умирают 190 000 женщин. 4
В ежегодном Отчете Барселонской рабочей группы Информационного центра по ВПЧ и раку (ICO) за 2016 год приведены сводные данные по Азиатско-Тихоокеанскому региону, свидетельствующие о том, что РШМ занимает уже третье место среди рака женской половой сферы в Азии с уровнем заболеваемости 12.7 и показателем смертности 6.4 на 100000 женского населения [5]. Та же группа международных экспертов в своем ежегодном Отчете за 2015 г. по Казахстану [6] доложила, что РШМ в РК является вторым по распространенности среди женщин и занимает первое место по частоте в возрастной категории от 15 до 44 лет, с показателем заболеваемости 32.8, в несколько раз превосходящим аналогичные показатели европейских стран [7,8].
В большинстве случаев РШМ (78%) встречается в развивающихся странах, где он составляет 15% от всех форм злокачественных новообразований у женщин и является 2-й по частоте причиной смерти от рака, тогда, как в экономически развитых странах составляет только 4,4% от всех вновь диагностированных случаев рака [9,10].
Наиболее высокая распространенность РШМ наблюдается в странах Латинской Америки и Карибского бассейна, Восточной и Южной Африки, Южной и Юго-Восточной Азии, где он составил от 9 до 15 % от всех злокачественных новообразований у женщин и являлся 2-й причиной смерти от рака, В странах Северной Америки и Европы отмечается довольно низкая частота развития РШМ (стандартизованные показатели менее 14 на 100 000 женщин). Очень низкая распространенность РШМ отмечается в Китае и странах Западной Азии, от 2,3 до 4,4 %.Высокие показатели встречаются в таких странах как: Россия (заболеваемость 15,3%, смертность 6,1%), Украина (заболеваемость 16,6%, смертность 6,4%), Литва (заболеваемость 26,1%, смертность 7,5%), Латвия (заболеваемость 17,3%, смертность 6,3%), а также в Казахстане [1119]
В структуре заболеваемости злокачественными новообразованиями населения стран СНГ доля РШМ колебалась от 4-6 % в Белоруссии, России и Украине, до 9-16 % в Узбекистане, Кыргызстане и Казахстане. В этих регионах средний возраст вновь выявленных больных колебался от 49 до 53 лет. По данным В.И. Чиссова с соавт. (2009), средний возраст заболевших составил 52,6, из них более 50 % женщины моложе 49 лет. За последние 15 лет (с 1997 г.) средний возраст заболевших снизился на 4 года, а у женщин моложе 29 лет заболеваемость выросла в 2,5 раза 20.
Показатели заболеваемости и смертности РШМ значительно варьируют не только между странами, но и среди областей одной страны. Это может быть связано со многими факторами: социально-экономическими условиями, национальными традициями, образовательным уровнем населения, степенью развития системы здравоохранения, проведением программ скрининга и др. В целом, ситуация с заболеваемостью раком шейки матки в Казахстане развивается негативно, несмотря на наличие в стране действующей с 2008 г. государственной скрининговой программы по раннему выявлению рака шейки матки [23].
По прогнозам ВОЗ заболеваемость и смертность от злокачественных новообразований до 2020 года во всем мире увеличатся в 1,5-2 раза. Аналогичная тенденция роста заболеваемости раком характерна и для Республики Казахстан, учитывая рост благосостояния и продолжительности жизни населения, а также выявляемости заболеваний внедрением программ ранней диагностики. В Казахстане рак шейки матки занимает 3-е место в структуре онкопатологии среди женщин, по показателям смертности 10-е место в общей онкопатологии, пик ее приходится на женщин 30-54 лет детородного и работоспособного возраста [24,25] В 2016 году показатель заболеваемости злокачественными новообразованиями составил 199,1 на 100 000 населения против 207,7 в 2015 году. Показатель смертности от злокачественных новообразований по данным комитета по статистике в 2016 году в Республике составил 88,79 по сравнению с 92,2 случаев на 100 000 населения в 2015 году [26].
Также наблюдается снижение заболеваемости РШМ, так в 2015 году взято на учет с первые в жизни установленным диагнозом 1806 женщин, тогда как в 2016 году взято 1713 женщин, из них I, 11,111 стадии в 2015 году 94,1% (2016 96,5%), IV стадии в 2015 году 2,2% (2016 3,2%).
Среднегодовой средний возраст больных РШМ в целом по республике составил 52,9±0,4 лет (95% ДИ=52,1-53,7 лет) В динамике данный показатель при выравнивании имел тенденцию к росту, а среднегодовой темп убыли составил Туб=-0,8%, т.е. наблюдется «омоложение» контингента больных раком шейки матки, что, безусловно является негативным моментом [27].
Наиболее часто встречающимися злокачественными новообразованиями среди женщин в 2015по г. Алматы были рак кожи, рак молочной железы, рак шейки матки, рак тела матки, рак ободочной кишки. В 2017 году рак молочной железы по г. Алматы вышел на первое место, на втором месте рак кожи, РШМ на третьем месте, на четвертом и пятом месте рак тела матки и рак ободочной кишки соответственно [28].
Эпидемиологические исследования и факторы риска.
В настоящее время опубликованы результаты ряда эпидемиологических исследований, которые позволяют выделить следующие факторы риска развития РШМ и его предшественников (дисплазий), среди: половая активность; частая смена половых партнеров не только самой женщиной, но и ее партнерами-мужчинами; несоблюдение половой гигиены; частые травмы шейки матки, которые вызывают возникновение эрозии; аборты; длительный прием гормональных препаратов; инфекционные заболевания половых органов; генетическая предрасположенность; ослабленная защитная функция организма; венерические заболевания; частые роды с помощью недостаточно квалифицированных акушеров; недостаточно разнообразное питание, дефицит витаминов, в частности дефицит витаминов А и С; вирусные инфекции, среди которых наибольшее значение придают папиллома вирусной инфекции (HPV инфекции); курение; иммунодефицит; использование пероральных контрацептивов, гормональные нарушения и др. [29,30]. Среди многих факторов, способствующих развитию РШМ, особое внимание уделяется раннему началу половой жизни, так как в возрасте 14—18 лет биологически незрелый эпителий шейки матки более подвержен действию канцерогенных и коканцерогенных агентов. Так, значительное повышение половой активности молодежи, особенно подростков, обусловленное, главным образом, социальными мотивами, привело к широкому распространению генитальной HPV инфекции. По данным
В.А. Головановой, при цитологическом обследовании 425 сексуально активных девушек-подростков в возрасте 13— 17 лет частота выявления у них HPV-инфекции составила 30,3%, дисплазии многослойного плоского эпителия шейки матки — 4,5%[31,32].
В настоящее время хорошо известно, что эпидемиология РШМ связана с этиологической ролью инфекционного агента. Впервые серьезные высказывания о возможной роли HPV в развитии РШМ были сделаны в середине 70-х годов XX века. HPV передается половым путем, проникая внутрь клетки слизистой оболочки. Его развитие и созревание тесно связано с процессами дифференцировки эпителиальных клеток и продвижения их к поверхности эпителиального пласта. HPV может оказывать продуктивное и трансформирующее воздействие на слизистую оболочку [33].
Ведущую роль в развитии предраковых заболеваний и инвазивной карциномы шейки матки играет именно персистенция высокоонкогенных типов вируса РШМ наиболее часто встречается у женщин среднего возраста (35—55 лет), и лишь в 20% случаев обнаруживается в возрасте старше 65 лет. Рецидивы РШМ после специального лечения чаще всего возникают через 12—20 месяцев после начала лечения. Частота их колеблется от 3,3 до 40%; 78,3% рецидивов выявляется в первые 2 года после начала лечения [34].
Выживаемость больных РШМ во многом связана с такими факторами, как: стадия заболевания, способы лечения, период, прошедший после окончания лечения и др. По сводным данным популяционных раковых регистров стран Европы, годичная выживаемость больных РШМ в 90-х годах XX века составила 84%, 3-летняя — 66%, 5-летняя — 62%. Наименьшая 5-летняя выживаемость отмечена в Польше (51%), наибольшая — в Исландии (84,7%) [35].
Заключение. В настоящее время в развитых странах мира достигнуты значительные успехи в профилактике, ранней диагностике и лечении рака шейки матки (РШМ). Связано это главным образом с тем, что в отличие от других онкологических заболеваний, заболеваемость РШМ хорошо поддается контролю, поскольку заболевание имеет ясную этиологию, четкую и, часто, длительную предраковую стадию, и явную тенденцию к местному распространению. Эпидемиологические исследования позволили выявить взаимосвязь между онкогенным вирусом HPV и развитием РШМ.
Таким образом, РШМ является актуальной проблемой, как в Казахстане, так и во всем мире, требующего дальнейшего изучения и профилактики с целью снижения заболеваемости и смертности.
Уже около десяти лет в РК проводится организованный цитологический скрининг на рак шейки матки (РШМ), есть и сложности и недостатки, но есть и успехи:
20-05-2019 –
19-20 апреля 2019 в г. Алматы, прошел VII Международный конгресс Казахской Ассоциации медицинской лабораторной диагностики(КАМЛД).
Во время работы секции «Современные цитологические и морфологические методы в диагностике заболеваний» было представлено 10 докладов, в том числе – один доклад из России, представленный группой компаний ЭМКО.
Цитологи из Казахстана (далее – РК) регулярно приезжают в Россию, принимают участие в конференциях, проходят обучение в лучших лабораториях России. В республике работает Ассоциация клинических цитологов РК, работает сайт Ассоциации: http://cytology.kz/. С 2019 года президентом Ассоциации является к.м.н. Ляззат Жумановна Беламанова http://cytology.kz/tsentralnyiy-ispolnitelnyiy-sovet/.
Уже около десяти лет в РК проводится организованный цитологический скрининг на рак шейки матки (РШМ), есть и сложности и недостатки, но есть и успехи:
- Скрининг работает с большим охватом населения.
- Заболеваемость и смертность от РШМ в Казахстане снижается.
- Имеются работающие документы, основанные, в основном на европейских рекомендациях, согласно которым проводится скрининг.
В частности, цитологам России будет полезно ознакомиться со следующими материалами:
Ранняя диагностика рака шейки матки на уровне первичной медико-санитарной помощи. Цитологический скрининг. Методические рекомендации. – Под редакцией д.м.н. Нургазиева К.Ш. – Алматы, 2012
Приказ и.о. Министра здравоохранения Республики Казахстан от 10 ноября 2009 года № 685 Об установлении целевых групп лиц, подлежащих профилактическим медицинским осмотрам, а также правил и периодичности проведения данных осмотров (с изменениями и дополнениями по состоянию на 25.12.2017 г.)
Метод скрининга: цитологическое исследование мазка из шейки матки. Окраска по методу Папаниколау (Пап-тест).
Целевая группа: женщины в возрасте 30, 34, 38, 42, 46, 50, 54, 58, 62, 66, 70 (приказ № 995), не состоящие на диспансерном учете по поводу рака шейки матки (до 2018 г. – 30, 35, 40, 45, 50, 55, 60 лет).
Интерпретация результатов цитологического исследования: терминологическая система Бетесда 2001.
При скрининге применяется как традиционная цитология, так и цитология с жидкостной пробоподготовкой по различным технологиям. Цитологическое исследование проводится в централизованных цитологических лабораториях. Там же проводится организация архива цитологических препаратов пациентов, вовлеченных в скрининговое обследование, независимо от результата сроком не менее 10 летс формированием компьютерной базы данных.
Один из наиболее интересных докладов, представленных на конференции, дал возможность ознакомиться с реальным проведением скрининга в Западно-казахстанской области Казахстана и в РК в целом:
«Результаты скрининга женщин на выявление рака шейки матки жидкостным и традиционным методами цитологии», докладчик –заведующая централизованной цитологической лаборатории, Якупова Л. М.,Онкодиспансер Западно-казахстанской области, г. Уральск.
Для справки: численность населения Западно-казахстанской области (ЗКО) – 646 927 чел. (на начало 2018 года). В городах живут 333 263 (51,5 %) человек, в сельской местности – 313 664 (48,5 %), транспортная доступность многих населённых пунктов плохая. Подлежат скринингу на РШМ при периодичности 4 года примерно 48500 чел./год (100% охват).
По нашей просьбе, Лаура Маратовна предоставила нам презентацию, приведём некоторые данные из неё.
… заболеваемость раком шейки матки в РК остается высокой и составляет по опубликованным официальным данным в 2015, 2016, 2017,2018 гг. соответственно 10,4%, 9,7% , 10,2%,10,0.%
по ЗКО 11,1,%, 8,9% ,13%, 14,5% на 100 000 населения.
Смертность 3,7%, 3,6%, 3,3%,3,3% по РК, 3,2%, 3,1 %, 4,6% И 3,4% по ЗКО.
Т.е. заболеваемость РШМ в Казахстане высокая, но примерно на 10% меньше, чем в России(заболеваемость РШМ в России в 2017 г. примерно 22 случая на 100 тыс. женского населенияв год https://www.papanicolaou.ru/site_files/publikacii/1-5/Vybor-tehnologii-citologicheskogo-skrininga-06-06.pdf). В докладе приводится заболеваемость на 100 тыс. населенияв год. В отличие от России, заболеваемость РШМ в Казахстане последние годы не растёт.
Количество проведенных исследований по ЦЦЛ ЗКООД (2014-2018)
Таким образом, охват женского населения ЗКО только ПАП-тестом по скринингу был 38707 / 48500 =79,8% – в соответствии с рекомендациями ВОЗ!И это при том, что в сельской местности проживает около половины населения, многие населенные пункты – в труднодоступных районах. По скринингу исследования в 2018 году проводились с применением традиционных мазков (ТЦ) – 38707 исследований. Кроме того, проводился большой объём исследований при профосмотрах – 51681 исследований. С использованием жидкостной пробоподготовки (ЖЦ) было проведено 24661 исследований. Весь объём исследований за 2018, включая диагностические – 107023. И сделали это, насколько я понял, один врач лаборант и одна лаборантка! Принимая количество рабочих дней в году за 240, нагрузка на одного человека может быть оценена в 223 препаратов в день!
Рекомендуемая нагрузка при скрининге варьирует, в зависимости от страны от 100 до 60 стёкол в день. Так работать, как в ЦЦЛ ЗКООД, конечно, нельзя. Необходимо увеличение количества персонала. Если бы два человека занимались только скринингом (38707 ПАП-тестов в год) – нагрузка была бы приемлемая – около 80 стёкол в день).
Результаты проведения скрининговых обследований женщин на
Процент спонтанного регресса цервикальной интраэпителиальной неоплазии на стадиях I и II является высоким, поэтому в этих случаях контрольное цитологическое исследование для начала проводится через три месяца.
Рак шейки матки: стадии и прогнозы
Благодаря программе раннего выявления онкологических заболеваний частота заболеваемости раком шейки матки снижается. Каждая женщина в возрасте старше 20 лет один раз в год может воспользоваться данной программой, которая включает в себя различные обследования.
В случае наличия подозрения на злокачественное заболевание необходимо предпринять дальнейшие шаги по диагностике и разработать план лечения, который адаптирован для каждой конкретной пациентки. Благодаря этой статье Вы узнаете, как можно безопасно диагностировать рак шейки матки и предпринять правильные шаги относительно терапии. .
Анамнез и клиническая картина при раке шейки матки:
-
при сборе анамнеза речь идет о том, чтобы узнать у пациентки о симптомах. Так как предшествующие и ранние стадии рака шейки матки, как правило, протекают бессимптомно, в большинстве случаев они обнаруживаются случайно.
Карциномы на поздних стадиях, напротив, в 90 % случаев проявляются в виде контактных кровотечений, лимфедемы нижних конечностей, стеноза мочеточников, симптомов непроходимости кишечника или болей в спине.
Гинекологическое обследование при раке шейки матки
Каждая женщина в возрасте после 20 лет 1 раз в год может воспользоваться услугами программы раннего распознавания рака (скрининговое исследование) в рамках законодательного медицинского страхования, которая включает в себя обследование при помощи гинекологического зеркала для оценки атипий эпителия на поверхности влагалищной части шейки матки или в цервикальном канале, а также цитологическую диагностику мазка.
При этом берутся мазки из эндоцервикса и эктоцервикса, а затем, после окрашивания по методу Папаниколау (“ПАП-мазок”), проводится их микроскопическое исследование.
Дополнительно может быть проведена колоноскопия, при которой влагалищная часть шейки матки осматривается при помощи колоноскопа с увеличением в 6-40 раз. В качестве дополнения в ходе исследования на влагалищную часть шейки матки может быть нанесена уксусная кислота или йодный раствор люголя (йодная проба по Шиллеру).
При проведении такой пробы в нормальных случаях эпителий окрашивается в коричневый цвет, а атипично измененный эпителий остается светлым. .
Следующие обнаруженные отклонения от нормы указывают на имеющиеся атипии:
Метод диагностики/Обнаруженные отклонения
Цитологический мазок / Изменение ядра (например, полиморфные, многоядерные), изменения плазмы, смещение соотношения ядро-плазма в пользу размера ядра
Колоноскопия / Ацетобелый эпителий, мозаичность, крапинки, кровоточащая узелковая поверхность влагалищной шейки матки, язва, экзофитная / эндофитная опухоль
Дополнительные методы обследования при раке шейки матки:
- диагностика на вирус папилломы человека (ВПЧ);
- при помощи исследования ПЦР можно обнаружить инфекцию ВПЧ. Так как в 98% инвазивных карцином обнаруживается вирус папилломы человека, то отрицательный результат анализа практически полностью исключает опасность развития онкологического заболевания.
Однако положительный результат теста указывает лишь на потенциальный риск заболевания. Таким образом, диагностика ВПЧ подходит в качестве дополнительного обследования при обнаружении подозрительных изменений, однако не является самостоятельным методом скрининга.
При обнаружении подозрительных изменений необходимо подтвердить их в рамках гистологического исследования:
- для этого берется ткань из подозрительных участков;
забор ткани может осуществляться в рамках прицельной биопсии под колоноскопическим контролем или в ходе - цервикального выскабливания;
- конизация: в этом случае патологическая ткань, которую может содержать как эндоцервикс, так и экзоцервикс, удаляется либо при помощи скальпеля (ножевая конизация) либо с использованием электрической петли (петлевая конизация, петлевая электроэксцизия шейки матки (LEEP));
- по причине типичной локализации опухоли (половозрелые женщины: поверхность влагалищной части шейки матки, женщины старшего возраста: цервикальный канал) удаленный конус у женщин в возрасте перед менопаузой должен быть плоским, а у женщин в возрасте после менопаузы – высоким, с узким основанием.
Недостатком данного метода является опасность возникновения кровотечений или отсроченных осложнений, таких как стеноз и недостаточность шейки матки.
Определение стадии заболевания перед лечением
В качестве дополнения к обследованию при помощи гинекологического зеркала и пальпации при карциноме, подтвержденной в рамках гистологического исследования, проводится еще оценка распространения опухоли. Для этого проводится трансвагинальное ультразвуковое исследование и УЗИ почек.
Также может применяться исследование МРТ: “Пациенткам с раком шейки матки, подтвержденным по результатам гистологического исследования, на стадии по классификации FIGO (Международная федерация акушерства и гинекологии) от IB2 до III включительно необходимо проводить МРТ таза для оценки местно-регионарного распространения опухоли”.
При необходимости также может быть проведена ректоскопия или цистоскопия, а при стадии FIGO IB2 также КТ органов грудной клетки и брюшной полости с целью оценки распространения опухоли во внетазовой области.
Терапия рака шейки матки заключается в планировании комплексного индивидуального лечения, которое является подходящим для каждого конкретного случая. Наряду с определением стадии большую роль играют, в том числе, такие факторы как желание иметь детей, возраст пациентки и факторы риска.
Запомните: Лечение рака шейки матки должно разрабатываться индивидуально для каждой пациентки!
Лечение цервикальной интраэпителиальной неоплазии (CIN)
Процент спонтанного регресса цервикальной интраэпителиальной неоплазии на стадиях I и II является высоким, поэтому в этих случаях контрольное цитологическое исследование для начала проводится через три месяца.
Если изменения сохраняются в течение 12 месяцев или же имеет место цервикальная интраэпителиальная неоплазия на стадии III, то в этом случае необходимо рассмотреть вопрос о проведении хирургического лечения. .
Чаще всего проводится конизация (см. выше). После этого проводится гистологическое исследование краев резекции: Если они не содержат атипий, то вероятность повторного развития цервикальной интраэпителиальной неоплазии составляет 1-2%, если же атипии все еще обнаруживаются, то в этом случае вероятность составляет 15-20%.
Еще одним методом является лазерная хирургия, при которой патологическая ткань разрушается при помощи лазерного луча, глубина поражения составляет от 5 до 7 мм. Данный метод является малоинвазивным, однако при этом невозможно провести гистологическое исследование.
В случае с женщинами в возрасте после менопаузы, с завершенным планированием семьи или имеющими другие заболевания матки в качестве метода лечения рассматривается гистерэктомия.
Лечение рака шейки матки на ранних стадиях
Карцинома с ранней инвазией стромы излечима на 100% при помощи гистерэктомии. При микрокарциноме (стадия FIGO IA2) дополнительно рассматривается необходимость удаления тазовых лимфатических узлов. Если же пациентка планирует иметь детей, то в этом случае достаточно проведения конизации.
Хирургическое лечение инвазивной карциномы шейки матки
Хирургическая терапия при стадиях согласно классификации FIGO IB-IIB является «терапией выбора». Стандартно здесь применяется радикальная гистерэктомия (радикальная абдоминальная операция).
В зависимости от имеющейся опухоли может отличаться радикальность операции. Согласно классификации Пивера и др. (см.
Положения рекомендательного характера) выделяются следующие стадии:
Ограниченная радикальность: Экстрафасциальная гистерэктомия без полной мобилизации мочеточников
Модифицированная радикальная гистерэктомия = экстрафасциальная гистерэктомия с резекцией параметриев медиальнее мочеточников: Отсечение маточной артерии в месте пересечения мочеточника и маточно-крестцовых / кардинальных связок на полпути к крестцу / стенке таза. Резекция верхней трети влагалища и препарирование мочеточников (без извлечения лобково-пузырной связки).
“Классическая” радикальная гистерэктомия (соответствует операции Вертгейма-Мейгса): Отсечение маточной артерии в месте выхода, а также маточно-крестцовых / кардинальных связок вблизи их начала (крестец, стенка таза).
Резекция верхней трети влагалища (до половины влагалища) и препарирование мочеточников (до места впадения в мочевой пузырь с сохранением небольшой латеральной части лобково-пузырной связки).
Операция как и при стадии III, дополнительно полное извлечение мочеточников из лобково-пузырной связки (а).
Резекция верхней пузырной артерии (b) и до 3/4 влагалища (с).
Резекция частей мочевого пузыря или дистального мочеточника с реимплантацией мочеточника. .
Удаление матки вместе с параметриями и влагалищной манжетой в сочетании с тазовой лимфаденэктомией обозначается как операция Вертгейма-Мейгса, данная операция выполняется в Германии чаще всего.
Если срочное гистологическое исследование тазовых лимфатических узлов показывает положительный результат, а также при более крупных карциномах, дополнительно необходимо выполнение парааортальной лимфаденэктомии. .
В случае с плоскоклеточной карциномой у женщин в предклимактерическом возрасте необходимости в удалении придатков нет. Однако при аденокарциноме необходимо задуматься о проведении данной процедуры. Причиной здесь является более высокая вероятность метастазирования.
Запомните: Аднексэктомия не является обязательной!
После радикальной гистерэктомии возможно развитие следующих осложнений: свищи (мочевой пузырь-влагалище, мочеточник-влагалище), лимфедемы, лимфоцеле, нарушения механизма опорожнения мочевого пузыря и стенозы мочеточников.
Альтернативные методы хирургического лечения
Менее инвазивную альтернативу представляет собой лапароскопическая лимфаденэктомия с последующей радикальной вагинальной гистерэктомией.
При небольших опухолях (менее 2 см), при лимфатических узлах без признаков злокачественности и при таком виде опухоли как плоскоклеточная карцинома для сохранения способности к деторождению может проводиться трахелэктомия. При этом матка и часть шейки матки оставляются и прикрепляются к влагалищу. Удаление лимфатических узлов выполняется лапароскопическим методом.
При стадии IV по классификации FIGO может рассматриваться возможность проведения экзентерации. При данной операции в зависимости от поражения органов удаляются влагалище, мочевой пузырь и матка (передняя экзентерация) или влагалище, прямая кишка, матка (задняя экзентерация) и устанавливается стома.
Лучевая терапия при раке шейки матки
При распространении опухоли за границы шейки матки (стадия FIGO III) целью не является первичная хирургическая терапия. В этом случае первоочередным методом лечения (“средством выбора”) является первичная лучевая терапия в сочетании с химиотерапией препаратами платины (Цисплатин). Такое лечение может быть показано уже начиная со стадии IIB.
Оптимальный эффект от лучевой терапии достигается при его комбинировании с телетерапией (чреcкожное облучение) и брахитерапией (контактной терапией).
При брахитерапии радионуклидный источник методом “афтерлодинг” (afterloading) вводится в полость матки. Это позволяет избежать поражения окружающих структур – мочевого пузыря и прямой кишки.
В случае с пациентками с неоперабельными опухолями или если пациентка не стремится сохранить функцию яичников, первичная лучевая терапия может проводиться и при карциномах меньшего размера, так как это равнозначно операции.
Проведение послеоперационного облучения показано в тех случаях, когда карцинома не была удалена полностью в ходе операции.
При лучевой терапии могут возникать, в том числе, следующие осложнения: кольпит, цистит, проктит, диспареуния, свищи (влагалище – мочевой пузырь, влагалище – прямая кишка) и потеря функции яичников.
Рак шейки матки в отличие от других карцином половых органов (например, карциномы яичников) менее хорошо реагирует на химиотерапию. На стадии IVB “средством выбора” является паллиативная системная терапия.
Для уменьшения размеров опухоли (снижения стадии заболевания (Down-Staging)) перед проведением операции или лучевой терапии может применяться неоадъювантная химиотерапия.
Диспансерное наблюдение онкологических больных при раке шейки матки
В отношении последующего наблюдения онкологических больных Положения рекомендательного характера S3 рекомендуют следующее: “Обязательные обследования необходимо проводить каждые 3 месяца в первые три года, затем каждые 6 месяцев в течение следующих 2 лет.
Объем обследования включает в себя сбор анамнеза, ректовагинальное обследование, обследование при помощи гинекологического зеркала и цитологическое исследование”. .
- кольпоскопия;
- вагинальное ультразвуковое исследование;
- ультразвуковое исследование мочевыводящей системы;
- анализ на ВПЧ;
- контроль онкомаркеров (антиген плоскоклеточной карциномы, раковый эмбриональный антиген) не рекомендован по причине отсутствия доказательств его эффективности.
Прогноз при раке шейки матки зависит от различных факторов, к таким относятся стадия опухоли, поражение лимфатических узлов, края резекции и размер опухоли.
Таким образом, показатели средней 5-летней выживаемости в зависимости от стадии опухоли можно распределить следующим образом:
Если же имеет место инвазия в кровеносные сосуды, то показатели 5-летней выживаемости снижаются с 80 % до 30 %, а при метастазировании в лимфатические узлы – с 85 % до 50 %. Юный возраст заболевшего также считается отрицательным фактором при прогнозировании.
Первичная профилактика рака шейки матки
Первичная профилактика рака шейки матки включает в себя предотвращение факторов риска (промискуитет, курение, инфекции) и возможность вакцинации против вирусов папилломы человека. Вакцинация должна быть проведена как можно раньше и до момента начала половой активности. Она показана в одинаковой степени девочкам и мальчикам.
В возрасте от 12 до 17 лет расходы на вакцинацию берут на себя больничные кассы в системе законодательно установленного страхования на случай болезни. .
На данный момент в распоряжении имеются следующие вакцины:
Вторичная профилактика рака шейки матки
Вторичная профилактика предназначена для распознавания уже имеющихся атипий. Сюда относится скрининговое обследование, которое 1 раз в год могут проходить женщины в возрасте после 20 лет и которое включает в себя, в том числе, цитологическое исследование мазка (см. выше).
Для диагностики и лечения рака шейки матки в Германии обращайтесь в нашу Клинику. Записаться на консультацию вы можете по телефонам отдела интернациональных пациентов:
Email: kontakt@international-office-solingen. de
Tel.
: +49 212 5476913
Viber | WhatsApp: +49 173-2034066 | +49 177-5404270
Для вашего удобства, пожалуйста, сохраните телефонный номер в записную книгу телефона и позвоните или напишите нам бесплатно в WhatsApp, Viber или Telegram. Заявки, сделанные в выходные или праздничные дни, будут обработаны в первый рабочий день.
При срочных случаях обработка запроса проводиться по выходным и праздничным дням.
Другие статьи из блога:
- Лечение эрозии шейки матки в домашних условиях
- Мазок на онкологию шейки матки
- Почему происходит эрозия шейки матки
- Отзывы после лучевой терапии рака шейки матки
- Жизнь после удаления матки придатков шейки
- Полипы в шейке матки лечить народными средствами
- Палец со спермой поднесла к шейке матки
- Как делают жидкостную цитологию шейки матки
- После мазка кровит шейка матки
- Как долго раскрывается шейка матки перед родами
Источники и связанные статьи:
