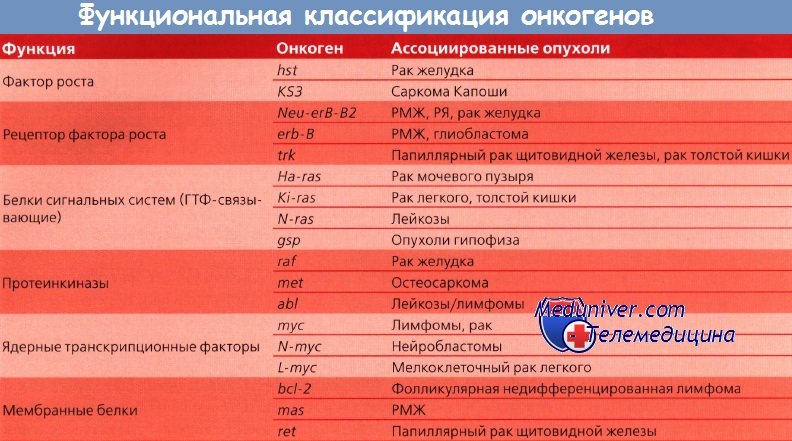
Вирусный геном содержит несколько открытых рамок считывания, кодирующих ряд белков, и стабильно встраивается в геном инфицированного организма. Хотя общая точка интеграции не обнаружена, последовательности ВПЧ выявлены встроенными вблизи клеточных онкогенов c-myc и N-myc по меньшей мере в нескольких клеточных линиях рака шейки матки (РШМ).
- Рак шейки матки передается по наследству
- Передается ли рак по наследству?
- Генетическая предрасположенность к онкологии
- Распространенные генетические исследования
- Группы риска
- Профилактика
- Стоит ли паниковать?
- Родственник болен раком — заболею ли я?
- Рак у нескольких поколений семьи всегда наследственный?
- Какие злокачественные опухоли наследуются?
- Как выявляют раковую наследственность?
- Как обследоваться здоровым родственникам онкобольного?
- Наследственность и женская онкология
- Наследственность и рак
- Какие типы рака передаются по наследству
- Что делать женщине с генетической предрасположенностью к раку
- О врачах
- Рак шейки матки лечение
- Тайна раскрыта
- О важности профилактики
- Не упустить момент
- Клиническая картина рака шейки матки
- Гистологические типы опухоли
- Нужна консультация специалиста?
- Методы диагностики
- Избежать путаницы
- Методы лечения
- Основные стратегии
- Какой прогноз?
- Важно для каждой мамы
Рак шейки матки передается по наследству
Установлено, что инфицирование вирусом папилломы человека (ВПЧ) — наиболее вероятный фактор, вызывающий рак шейки матки (РШМ). Однако некоторые факты свидетельствуют, что самой по себе ВПЧ-инфекции недостаточно, чтобы вызвать это заболевание.
Вирусный геном содержит несколько открытых рамок считывания, кодирующих ряд белков, и стабильно встраивается в геном инфицированного организма. Хотя общая точка интеграции не обнаружена, последовательности ВПЧ выявлены встроенными вблизи клеточных онкогенов c-myc и N-myc по меньшей мере в нескольких клеточных линиях рака шейки матки (РШМ).
В большинстве случаев эта интеграция нарушает открытые рамки считывания Е1 и Е2, но оставляет без изменения открытые рамки считывания Е6 и Е7. Белки, кодируемые генами Е6 и Е7 онкогенных штаммов ВПЧ, эффективно вызывают иммортализацию первичных кератиноцитов, что было показано Barbosa и Schickel в 1989 г.
Молекулярные причины разницы в онкогенности различных типов ВПЧ остаются неизвестными. Munger и соавт. выявили некоторые биохимические и биологические различия между белками Е7 низкого риска (слабоонкогенных) типов ВПЧ, например ВПЧ-6, и высокого риска (онкогенных) типов, в частности ВПЧ-16.
Kastan и соавт. предположили, что Тр53 может функционировать как «экстренный тормоз» в клетках с развившимся повреждением ДНК. Клетки, поврежденные облучением, часто останавливают клеточный цикл в фазе G1—S, возможно, с целью устранить нарушения.
Эта остановка клеточного цикла сопровождается временным повышением белка Тр53 дикого типа и не наблюдается в клетках с мутациями гена ТР53. Kessis и соавт. предположили, что экспрессия онкогенного ВПЧ-16 может нарушать связанный с Тр53 механизм клеточного ответа на повреждение ДНК.
При трансфекции белка Е6 ВПЧ-16 в клетки с нормальной системой репарации ДНК уровень белка Тр53 становится неопределяемым и остановки цикла после повреждения ДНК не происходит. В итоге развивается генетическая нестабильность, ведущая к дальнейшему накоплению мутаций и канцерогенезу.
Учеными описано более тысячи различных мутаций в этих генах, многие из которых (но не все) связаны с повышенным риском возникновения онкологического заболевания.
Передается ли рак по наследству?
Вы наверняка не раз задавались этим вопросом, если у кого-то из ваших родственников обнаруживали онкологическое заболевание. Многие люди теряются в догадках – что делать, если бабушки и прабабушки умирали в 30-40 лет, а никакой информации об их заболеваниях нет? А если они умирали в 60 «по старости», как и все в то время, была ли это онкология? Может ли она возникнуть у меня?
Когда родственник заболевает раком, нам страшно. В какой-то мере страшно и за свое здоровье – передается ли рак по наследству? Прежде чем делать поспешные выводы и впадать в панику, давайте разберемся с этим вопросом.
Последние десятилетия ученые всего мира плотно занимаются изучением рака и даже научились лечить некоторые его виды. Важные открытия происходят и в области генетики, например, в конце прошлого года немецкие молекулярные биологи обнаружили причину примерно трети случаев развития рака. Генетикам удалось выявить причины хромотрипсиса, так называемого «хромосомного хаоса». При нем хромосомы распадаются на части, а при случайном их воссоединении клетка либо гибнет, либо становится началом раковой опухоли.
Мы в клинике «Медицина 24/7» стараемся активно применять достижения генетиков в повседневной практике: определяем предрасположенность к различным видам рака и наличие мутаций – с помощью генетических исследований. Если вы входите в группу риска – о ней мы расскажем чуть позже – вам стоит обратить внимание на эти исследования. А пока – вернемся к вопросу.
По своей сути, рак – генетическое заболевание, которое возникает вследствие поломки генома клетки. Раз за разом в клетке происходит последовательное накопление мутаций, и она постепенно приобретает свойства злокачественной – малигнизируется.
Генов, которые участвуют в поломке, несколько, и перестают работать они не одновременно.
- Гены, кодирующие системы роста и деления, называются прото-онкогенами. При их поломке клетка начинает бесконечно делиться и расти.
- Есть гены-супрессоры опухолей, отвечающие за систему восприятия сигналов от других клеток и тормозящие рост и деление. Они могут сдерживать рост клетки, а при их поломке этот механизм выключается.
- И, наконец, есть гены репарации ДНК, кодирующие белки, которые чинят ДНК. Их поломка способствуют очень быстрому накоплению мутаций в геноме клетки.
Генетическая предрасположенность к онкологии
Существует два сценария возникновения мутаций, вызывающих онкологические заболевания: ненаследственный и наследственный. Ненаследственные мутации появляются в изначально здоровых клетках. Они возникают под воздействием внешних канцерогенных факторов, например, курения или ультрафиолетового излучения. В основном рак развивается у людей в зрелом возрасте: процесс возникновения и накопления мутаций может занимать не один десяток лет.
Однако, в 5-10% случаев предопределяющую роль играет наследственность. Происходит это в том случае, когда одна из онкогенных мутаций появилась в половой клетке, которой посчастливилось стать человеком. При этом каждая из примерно 40*1012 клеток организма этого человека также будет содержать начальную мутацию. Следовательно, каждой клетке нужно будет накопить меньше мутаций, чтобы стать раковой.
Повышенный риск развития рака передается из поколения в поколение и называется наследственным опухолевым синдромом. Встречается данный синдром довольно часто – примерно у 2-4% населения.
Несмотря на то, что основную массу онкологических заболеваний вызывают случайные мутации, наследственному фактору также необходимо уделять серьезное внимание. Зная об имеющихся унаследованных мутациях, можно предотвратить развитие конкретного заболевания.
Наследственные формы есть практически у любого онкологического заболевания. Известны опухолевые синдромы, которые вызывают рак желудка, кишечника, мозга, кожи, щитовидной железы, матки и другие, менее распространённые типы опухолей. Эти же типы могут быть и ненаследственными, а спорадическими (единичными, проявляющимися от случая к случаю).
Предрасположенность к раку наследуется как Менделевский доминантный признак, иными словами, как обычный ген с различной частотой возникновения. При этом вероятность возникновения в раннем возрасте у наследственных форм выше, чем у спорадических.
Распространенные генетические исследования
Коротко расскажем вам об основных видах генетических исследований, которые показаны людям из группы риска. Все эти исследования можно провести в нашей клинике.
В 2013 году благодаря Анджелине Джоли весь мир активно обсуждал наследственный рак молочной железы и яичников, о мутациях в генах BRCA1 и BRCA2 теперь знают даже неспециалисты. Из-за мутаций теряются функции белков, кодируемых этими генами. В результате основной механизм репарации (восстановления) двунитевых разрывов молекулы ДНК нарушается, и возникает состояние геномной нестабильности – высокой частоты мутаций в геноме клеточной линии. Нестабильность генома является центральным фактором канцерогенеза.
Говоря простым языком, гены BRCA1/2 отвечают за восстановление повреждений ДНК, а мутации в этих генах нарушают это самое восстановление, таким образом, стабильность генетической информации теряется.
Учеными описано более тысячи различных мутаций в этих генах, многие из которых (но не все) связаны с повышенным риском возникновения онкологического заболевания.
У женщин с нарушениями в BRCA1/2 риск заболеть раком молочной железы составляет 45-87%, в то время как средняя вероятность этого заболевания – всего 5,6%. Растет вероятность развития злокачественных опухолей и в других органах: яичниках (с 1 до 35%), поджелудочной, а у мужчин – и в предстательной железе.
Генетическая предрасположенность к наследственному неполипозному колоректальному раку (синдром Линча)
Колоректальный рак – одно из самых распространенных онкологических заболеваний в мире. Около 10% населения имеет генетическую предрасположенность к нему.
Генетический тест на синдром Линча, также известного как наследственный неполипозный колоректальный рак (НПКР), определяет заболевание с точностью 97%. Синдром Линча – наследственное заболевание, в результате которого злокачественная опухоль поражает стенки толстого кишечника. Считается, что около 5% всех случаев колоректального рака связаны с этим синдромом.
При наличии меланомы, опухолей щитовидной или предстательной железы, опухоли яичников или кишечника рекомендуется (а в некоторых случаях обязательно) проведение анализа на BRaf мутацию. Это исследование поможет выбрать необходимую стратегию лечения опухоли.
BRAF – это онкоген, который отвечает за кодировку белка, располагающегося в сигнальном пути Ras-Raf-MEK-MARK. Этот путь, в норме, регулирует деление клеток под контролем фактора роста и различных гормонов. Мутация в онкогене BRaf приводит к избыточному неконтролируемому разрастанию и устойчивости к апоптозу (запрограммированной смерти). Результатом является в несколько раз ускоренное размножение клеток и рост новообразования. По показаниям данного исследования специалист делает заключение о возможности использования ингибиторов BRaf, которые продемонстрировали значительное преимущество по сравнению со стандартной химиотерапией.
Любой генетический анализ – сложная многоэтапная процедура.
Генетический материал для анализа берут из клеток, как правило, из клеток крови. Но в последнее время лаборатории переходят на неинвазивные методы и иногда выделяют ДНК из слюны. Выделенный материал подвергается секвенции – определению последовательности мономеров при помощи химических анализаторов и реакций. Эта последовательность и является генетическим кодом. Полученный код сравнивают с эталонным и определяют, какие участки относятся к тем или иным генам. На основании их наличия, отсутствия или мутации делают заключение о результатах теста.
Сегодня в лабораториях множество методов генетического анализа, каждый из них хорош в тех или иных ситуациях:
- FISH–метод (fluorescence in situ hybridization ). В полученный от пациента биоматериал вводят специальный краситель – ДНК-пробу с флуоресцентными метками, которые способны показать хромосомные аберраций (отклонения), значимые для определения наличия и прогноза развития некоторых злокачественных процессов. Например, метод удобен при определении копий гена HER-2, важного признака при лечении рака молочной железы.
- Метод сравнительной геномной гибридизации (CGH). Метод позволяет сравнить ДНК здоровой ткани пациента и ткани опухоли. Точное сравнение дает понять, какие именно участки ДНК повреждены, а это дает инструменты для выбора целенаправленного лечения.
- Секвенирования нового поколения (NGS) – в отличие от более ранних методов секвенирования, «умеет читать» сразу несколько участков генома, поэтому успоряет процесс «чтения» генома. Применяется для определения в определенных участках генома полиморфизмов (замена нуклеотидов в цепи ДНК) и мутаций, связанных с развитием злокачественных опухолей.
За счет большого количества химических реактивов процедуры генетических исследований достаточно финансово затратные.. Мы стараемся устанавливать оптимальную стоимость всех процедур, поэтому цена на такие исследования у нас начинается от 4 800 рублей.
Группы риска
В группы риска по наследственному раку попадают люди, у которых наблюдается хотя бы один из перечисленных факторов:
- Несколько случаев одного вида рака в семье
(например, рак желудка у деда, отца и сына); - Заболевания в раннем для данного показания возрасте
(например, колоректальный рак у пациента моложе 50 лет); - Единичный случай определенного вида рака
(например, рак яичников, или трижды негативный рак молочной железы); - Рак в каждом из парных органов
(например, рак левой и правой почки); - Больше одного типа рака у родственника
(например, сочетание рака молочной железы и рака яичников); - Рак, нехарактерный для пола пациента
(например, рак молочной железы у мужчины).
Если для человека и его семьи характерен хотя бы один фактор из списка, то следует получить консультацию у врача-генетика. Он определит, есть ли медицинские показания для того, чтобы сдавать генетический тест.
Чтобы обнаружить рак на ранней стадии, носителям наследственного опухолевого синдрома следует проходить тщательный скрининг на онкологические заболевания. В некоторых случаях риск развития рака можно существенно снизить с помощью превентивных операций и лекарственной профилактики.
Для этого в клинике «Медицина 24/7» создано консультативно-диагностическое отделение. Здесь мы проводим экспресс-диагностику пациентов с подозрением на наличие онкологических заболеваний и углубленное обследование людей с уже установленным диагнозом.
Генетический «вид» раковой клетки в процессе развития изменяется и теряет свой первоначальный вид. Поэтому, чтобы использовать молекулярные особенности рака для лечения, недостаточно исследовать только наследственные мутации. Для выявления слабых мест опухоли нужно провести молекулярное тестирование образцов, полученных в результате биопсии или операции.
При проведении теста опухоль анализируется, составляется индивидуальный молекулярный паспорт. В комплексе с анализом крови, в зависимости от требуемого теста, проводится комбинацирование различных анализов на геном и белок. В результате данного теста появляется возможность назначения таргетной терапии, эффективной для каждого типа имеющейся опухоли.
Профилактика
Бытует мнение, что для определения предрасположенности к раку можно сделать простой анализ на наличие онкомаркеров – специфических веществ, которые могут быть продуктами жизнедеятельности опухоли.
Однако более половины онкологов нашей страны признают, что данный показатель неинформативен для профилактики и раннего выявления – он дает слишком высокий процент ложноположительных и ложноотрицательных результатов.
Повышение показателя может зависеть от целого ряда причин, совершенно не связанных с онкологическими заболеваниями. В то же время, есть примеры людей с онкологическими заболеваниями, у которых значения онкомаркера оставались в пределах нормы. Специалисты используют онкомаркеры как метод для отслеживания протекания уже обнаруженного заболевания, результаты которого нужно перепроверять.
Для выявления вероятности генетической наследственности в первую очередь, если вы входите в группу риска, нужно обратиться за консультацией к врачу-онкологу. Специалист, исходя из вашего анамнеза, сделает вывод о необходимости проведения тех или иных исследований.
Важно понимать, что решение о проведении какого-либо теста должен принять именно врач. Самолечение в онкологии неприемлемо. Неправильно интерпретированные результаты не только могут вызвать преждевременную панику – вы попросту можете упустить наличие развивающегося онкологического заболевания. Выявление рака на ранней стадии при наличии вовремя поставленного правильного лечения дает шанс на выздоровление.
Стоит ли паниковать?
Рак – неизбежный спутник долгоживущего организма: вероятность накопления соматической клеткой критического числа мутаций прямо пропорциональна времени жизни. То, что рак – генетическое заболевание, не значит, что оно наследственное. Он передается в 2-4% случаев. Если у вашего родственника обнаружили онкологическое заболевание – не впадайте в панику, этим вы навредите и себе, и ему. Обратитесь к врачу-онкологу. Пройдите исследования, которые он вам назначит. Лучше, если это будет специалист, который следит за прогрессом в области диагностики и лечения рака и в курсе всего, что вы сами только что узнали. Следуйте его рекомендациям и не болейте.
Для мужчин важен уровень ПСА и чем старше, тем чаще его определяют, разумеется с урологическим осмотром.
Родственник болен раком —
заболею ли я?
Родственник болен раком, ему сочувствуют и стараются помочь, и боятся за свою жизнь — вдруг тоже заболею. Наследственных злокачественных опухолей немного, из всей многомиллионной когорты больных онкологией всего лишь 3% — 10% стали заложниками передающихся из поколения в поколение недоброкачественных мутаций генов.
Подавляющее большинство онкологических больных становятся жертвами случайных генетических мутаций, к которым могли привести некоторые вирусные инфекции, курение и избыток ультрафиолета. Поэтому вопрос «заболею ли я» следует обратить только к себе и срочно предпринять усилия для изменения образа жизни, сделав насущной потребностью регулярное обследование.
Рак у нескольких поколений семьи всегда наследственный?
Почти 90% страдающих тяжелой онкологической патологией «выковали» её своими нездоровыми привычками, а семейная история со злокачественными процессами в каждом поколении всего лишь совпадение. Как правило, и в этом случае не отрицается предрасположенность к злокачественным процессам, в биогенетическом субстрате которой учёные пока не разобрались, но и не отвергают. То есть гены рака не передаются, но от предков достается легкость трансформации генов с дефектами удаления недоброкачественных мутаций.
Не отрицается и предрасположенность целых народов к злокачественным опухолям определенной локализации. Как считается, способствуют этому устойчивые пищевые привычки, потому что смена образа жизни, к примеру, эмиграция в другую страну, полностью избавляет от «проклятия» следующее поколение семьи.
Невозможно заразиться раком от болеющего родственника — это миф. Легко заразиться вирусными заболеваниями, приводящими к развитию злокачественной опухоли в поражённом возбудителем органе — вирусы гепатитов и папилломы человека инфицируют при половом контакте и через кровь. Если близкий человек хронический носитель ВПЧ, вирусов гепатита В и С, ВИЧ, то опасен контакт с его кровью и биологическими жидкостями, при этом не всегда развиваются злокачественные процессы, для этого требуется очень продолжительный период времени, при гепатите С — почти 40 лет.
Какие злокачественные опухоли наследуются?
Список наследственных заболеваний и синдромов, осложняющихся злокачественными процессами, известен. Это синдром Линча и семейный аденоматоз толстого кишечника (САТК), последний практически у всех носителей мутаций гарантирует рак толстой кишки. При синдроме Линча вероятность рака весьма высока, но локализоваться опухоль может в разных органах: кишечнике, желудке, мочевом пузыре, матке, яичниках, головном мозге. Причём вероятность рака вариабельна: в кишечнике 75%, в матке чуть больше 30%, в остальных органах в разы реже.
Известны обещающие рак молочной железы, толстой кишки и яичников мутации генов BRCA, компьютерная программа может рассчитать примерную вероятность развития заболевания, но без 100% гарантии результата. Среди всех больных раком молочной железы наследственный процесс занимает долю не более 5%.
Синдром Ли-Фраумени с высокой вероятностью и часто уже в детстве приводит к развитию разнообразных злокачественных процессов, кроме частых при спонтанных мутациях карциномах желудка, молочной железы или лейкоза, развиваются и очень редко встречающиеся опухоли надпочечника и саркомы.
Злокачественное поражение глаза у детей— ретиносаркома в 40% всех случаев обусловлена наследованием, также и нефробластома — опухоль почки, но её наследственная форма встречается на порядок реже, в подавляющем большинстве случаев болезнь обусловлена аномалиями внутриутробного развития.
Как выявляют раковую наследственность?
Наследственные раки выявляют методом «от противного», то есть обследуют близких родственников онкологического пациента, у которого была обнаружена определённая мутация. Получается, что наблюдаются и лечатся не все носители неблагоприятной наследственности, а только активно выявленные родные уже заболевшего человека. Нельзя сказать, что выявляют 100% наследственных заболеваний, потому что генетический анализ проводят не всем онкопациентам, а только при ярких клинических проявлениях наследственных синдромов.
Такую диагностику по собственной инициативе прошла Анджелина Джоли, в России этот подход закреплен нормативными документами и клиническими рекомендациями, обязывающими проводить бесплатное генетическое тестирование прямых родственников носителей синдрома Линча, Ли-Фраумени, САТК, BRCA и другими.
Носители онкогенных мутаций должны состоять на диспансерном учете, часто и тщательно обследоваться. Как правило, каждые полгода проводится клинический осмотр, УЗИ и анализы, ежегодно выполняется МРТ по «опасным» анатомическим зонам. При синдроме Ли-Фраумени эндоскопия кишечника проводится каждые 2-3 месяца, некоторым носителям уже в молодом возрасте проводят обширные профилактические хирургические вмешательства вплоть до удаления всего кишечника.
Как обследоваться здоровым родственникам онкобольного?
При доказанном носительстве злокачественной наследственности такого вопроса возникать не должно, пациент всю жизнь следует определенной программе диагностики и прикрепляется к государственному лечебному учреждению.
Подавляющее большинство родственников 95% больных раком должны проходить регулярный скрининг на злокачественные процессы, включённый в стандартную программу диспансеризации, которая предполагает обследование каждые 3 года.
Для своевременного выявления злокачественных процессов женщинам необходимо:
- каждые 2 года выполнять УЗИ молочных желез или маммографию;
- при исходной патологии груди целесообразна МРТ молочных желез;
- ежегодно осматриваться гинекологом с применением кольпоскопии и взятием Пап-теста.
Для мужчин важен уровень ПСА и чем старше, тем чаще его определяют, разумеется с урологическим осмотром.
Вне зависимости от половой принадлежности ежегодно следует проходить:
- Рентгенографию органов грудной клетки, часто в государственных учреждениях подменяемую вредной и бесполезной флюорографией, при том что идеальное обследование легких — только КТ, именно она способна выявить ранний рак.
- УЗИ брюшной полости и органов малого таза специальными датчиками.
- Колоноскопию с интервалом в соответствии с возрастом и имеющимися заболеваниями кишечника.
- Гастроскопию с анализами на хеликобактер можно делать и реже, и чаще в зависимости от наличествующей патологии.
Анализ на опухолевые маркеры не применяется для профилактической диагностики, используется только для контроля динамики и эффективности лечения рака.
Большое значение придается диагностическому оборудованию, оно должно быть не просто современным, а высокоточным. Не разумно каждый год проходить КТ или МРТ в разных учреждениях, разрешающая способность аппаратуры может существенно отличаться, не позволяя ни увидеть патологии, ни сравнить прошлую картину с настоящей.

Польза регулярного обследования нивелируется некачественным его выполнением, поэтому желательно проводить профилактический осмотр в специализированных онкологических учреждениях, где делаются тысячи таких исследований, а врачи не только прошли обучение, но и имеют богатый клинико-диагностический опыт.
Высокопрофессиональное онкологическое обследование — неотъемлемая характеристика «Евроонко», мы успешно лечим злокачественные процессы и умеем видеть опухоль на ранней стадии роста. Мы знаем, что ещё необходимо приложить к отлично проведенному обследованию, чтобы долго жить и не бояться рака.
Запишитесь на прием к врачам акушерам-гинекологам высшей категории – Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Наследственность и женская онкология

Ученые выяснили, что женщины, чьи родственницы болели онкозаболеваниями, предрасположены к появлению злокачественных опухолей. В таких семьях, которые онкологи называют «раковыми», новообразования женской половой сферы возникают в каждом поколении.
Наследственность и рак
По степени наследственности онкопатология женских половых органов на делится на три категории:
- спорадическая — случаи болезни не носят регулярного характера и объясняются ненаследственными причинами. На долю такого рака приходится 70% случаев;
- семейная — заболеваемость онкопатологией прослеживается, но связана с наследственными конституционными особенностями организма, а не с генными мутациями. Например, у женщин семьи какой-то орган является «слабым звеном», в котором легче возникают опухоли. На долю таких больных приходится 20% случаев рака;
- наследственная — возникновение болезни вызвано генной мутацией, чаще всего генов BRCA1 и BRCA2. Рак может проявиться раньше или позже, но вероятность заболеть у носительницы «дефектного» гена превышает 50%. На такие случаи приходится 10% общей заболеваемости.
Какие типы рака передаются по наследству
Рак молочной железы, возникающий не только у женщин, но и у мужчин Если в семье наблюдались два случая рака груди, риск заболеть у других членов возрастает двукратно. Когда наблюдаются три и более случая онкопатологии молочных желез, вероятность рака увеличивается в пять раз. Особенно опасно, если опухоли регистрировались у женщин в возрасте до 50 лет.
Измененные гены встречается у одного из 800 человек, но у женщин-евреек ашкеназского (европейского) типа этот показатель увеличен в 20 раз и оставляет 1/40. Наследственный рак груди проявляется независимо от образа жизни, наличия детей и других причин. У носительниц повышен уровень заболеваемости фиброзно-кистозной мастопатией и доброкачественными опухолями половой сферы;
Рак яичников часто возникает у женщин-носительниц гена BRCA1 и BRCA2, но в 70% случаев он появляется без генетической мутации. У 3% заболевших в семье уже наблюдались случаи рака. Если у кого-то из близких родственников диагностировали злокачестенную опухоль, то риск заболеть возрастает в три раза, а если болели двое — в пять раз;
Рак матки обычно диагностируется в предклимактерическом и климактерическом периодах. Если у мамы или сестры диагностировали эту опухоль, риск заболеть возрастает в три раза.
Что делать женщине с генетической предрасположенностью к раку
Если у женщин-близких родственниц периодически регистрируют злокачественные опухоли половых органов, всем женщинам семьи нужно пройти ДНК-диагностику. Это позволит вычислить, находятся ли пациентки в группе риска. Для этого составляется подобие генетического дерева, на котором отмечают случаи злокачественных опухолей.
Предрасположенность значительно повышает риск заболевания, но не делает его 100% . Такой женщине чаще нужно посещать гинеколога, проходить маммографию и УЗИ малого таза, чтобы выявить опухоль на ранней стадии.
Женщинам без генетической предрасположенности, но имеющим неблагоприятный семейный анализ, рекомендуется:
- не реже, чем раз в шесть месяцев посещать гинеколога и маммолога;
- не курить;
- уменьшить количество животных жиров в рационе;
- обзавестись потомством до 35 лет, родив хотя бы двоих детей;
- подольше кормить грудью;
- максимально предохраняться от абортов;
- следить за весом, не допуская ожирения;
- повышать иммунитет.
В наше время рак — не смертный приговор. При ранней диагностике и правильной тактике лечения болезнь можно победить.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории – Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
При инфицировании вирусом папилломы человека гинеколога и пациентку в первую очередь должно насторожить выявление таких подтипов, как 16, 18, 45, 31, 33, 35, 52, 58. Именно они подтверждаются у 90% пациенток с раком шейки матки. Шокирует и тот факт, что ВПЧ усиливает негативный прогноз по развитию онкологического заболевания в 200 раз. Однако сразу паниковать не стоит. От общего числа женщин, заразившихся вирусом, только у 5% впоследствии находят рак шейки матки. Врачи также отмечают, что процесс развития рака шейки матки может быть очень длительным, после внедрения вируса в клетки может проходить от 10 до 40 лет. Важно, что адекватное лечение инфекции, регулярное посещение гинеколога способно значительно снизить риски.
Рак шейки матки лечение
В XXI веке тема онкологических заболеваний едва ли не самая обсуждаемая. А раку шейки матки уверенно присуждают третье место среди всех злокачественных новообразований женской половой сферы. Патология уступает место лишь раку молочной железы и раку эндометрия. Онкологию на первой стадии обнаруживают чуть более чем у 15% женщин. При этом около 40% случаев рака можно предотвратить. Рано выявленный рак шейки матки в разы лучше поддается лечению, а значит, появляется больше шансов на сохранение оптимального качества жизни пациентки. Именно поэтому, каждая женщина должна обладать максимум информации о лечении рака шейки матки.
Тайна раскрыта
Рак шейки матки считается, пожалуй, единственной злокачественной опухолью с хорошо изученной причиной формирования. Немецкий ученый Харальд цур Хаузен в 1983 году установил, что в первую очередь в развитии рака шейки матки виновны вирусы. Главным провокатором опухолевого процесса медик назвал вирус папилломы человека (ВПЧ) 16 типа. За данное открытие Хаузен в 2008 году получил Нобелевскую премию в области медицины. Всемирная Организация Здравоохранения (ВОЗ) также официально признала ВПЧ причиной рака шейки матки.
В настоящее время вирус папилломы человека изучен еще более досконально. Известно уже 150 подтипов, 40 из которых поражают слизистую шейки и кожу гениталий. Их разделяют на две основные группы – вирусы с высоким онкогенным риском и с низким онкогенным риском. К первой группе кроме 16 типа, причисляют 18, 31, 33, 35, 39, 45, 51, 56, 68, 73, 82, 26, 52, 53 типы. Вторая группа, прежде всего, опасна тем, что патогены способны провоцировать фоновые нарушения (лейкоплакию, эрозию), создавая предпосылки для злокачественного перерождения клеток шейки.
При инфицировании вирусом папилломы человека гинеколога и пациентку в первую очередь должно насторожить выявление таких подтипов, как 16, 18, 45, 31, 33, 35, 52, 58. Именно они подтверждаются у 90% пациенток с раком шейки матки. Шокирует и тот факт, что ВПЧ усиливает негативный прогноз по развитию онкологического заболевания в 200 раз. Однако сразу паниковать не стоит. От общего числа женщин, заразившихся вирусом, только у 5% впоследствии находят рак шейки матки. Врачи также отмечают, что процесс развития рака шейки матки может быть очень длительным, после внедрения вируса в клетки может проходить от 10 до 40 лет. Важно, что адекватное лечение инфекции, регулярное посещение гинеколога способно значительно снизить риски.
Вирусная природа рака шейки матки определяет и тот факт, что заболевание часто диагностируется у довольно молодых женщин – в возрасте до 29 лет. Хотя основной пик выявления заболевания наблюдается среди дам после 40-50 лет.
- Считается, что рост случаев заболеваемости раком шейки матки связан, прежде всего, с сексуальной закрепощенностью подростков. Ранее начало половой жизни, частая смена партнеров, первые роды в юном возрасте, аборты увеличивают риски рака шейки матки. Данные факторы ведут к снижению местного иммунитета тканей, вызывают частую травматизацию слизистой шейки матки, что позволяет вирусам быстрее проникнуть в ткани и активизироваться в них.
- Установлено также, что табакокурение способно стать дополнительным триггером рака шейки матки на фоне сопутствующего заражения ВПЧ. Канцерогены, которые попадают в организм женщины, могут воздействовать на клетки слизистой оболочки шейки матки (на многослойный плоский эпителий), снижая его защитные функции и приводя к увеличению количества клеток вируса. Ученые выяснили, что риск развития рака шейки матки возрастает в 5 раз, если женщина выкуривает в день 10 сигарет.
- Еще одна опасность – фоновые заболевания, которые в том числе ведут и к образованию доброкачественных опухолей шейки, участков с измененной клеточной структурой. К таким патологиям относят: лейкоплакию, полипы матки, папилломы, кондиломы, хронический эндоцервицит, эндометриоз, эрозию, разрывы шейки матки вследствие родов, травм. Как правило, развитие рака идет из метаплазированного эпителия. Он появляется в результате нарастания клеток многослойного плоского эпителия на клетки цилиндрического эпителия. Такую зону специалисты называют зоной превращения. Она может определяться в цервикальном канале, на влагалищной части шейки матки.
О важности профилактики
Для выявления онкологического заболевания на ранней стадии разработаны скрининговые программы. Прежде всего, это обязательное цитологическое исследование мазков с шейки матки и цервикального канала. Выявление рака после проведения данного обследования составляет 85-95%. Начинать сдавать данный анализ пациенткам необходимо не позже, чем в 21 год. При отрицательных данных, повторять процедуру каждые 2-3 года. Последний скрининг делают дамам по достижении 70 лет, при условии, что все остальные пробы в течение 10 лет не вызвали подозрений на наличие раковых клеток на шейке.
Также к методам профилактики рака шейки матки относят методы барьерной контрацепции, снижающие риски инфицирования вирусом папилломы человека.
Не упустить момент
Симптомы рака шейки матки разделяют на два вида: ранние и поздние. Важно обратить внимание именно на первые, что может спасти жизнь.
- обильные водянистые выделения из половых путей, без запаха (лимфорея). Появляются из-за поражения лимфатических узлов злокачественными клетками;
- кровянистые выделения, наиболее часто наблюдаются после полового контакта, подъема тяжестей;
- ациклические кровотечения;
- появление кровянистых выделений после наступления менопаузы.
- болевые ощущения внизу живота, пояснице, отдающие в нижние конечности. Часто возникают ночью, что позволяет дифференцировать их от болей при заболеваниях опорно-двигательного аппарата;
- отеки ног, вызываемые опухолевым инфильтратом;
- наличие гнилостного запаха из половых путей (признак разрушения опухоли и застоя выделений);
- обильное кровотечение при распаде опухоли;
- нарушение (учащенное, анурия) мочеиспускания из-за давления опухоли на органы малого таза;
- похудение.
На поздних стадиях рак шейки матки дает метастазы. Чаще всего клетки рака «путешествуют» по организму с током лимфы. Удаленные метастазы наиболее часто обнаруживаются в костях, печени, легких.
Клиническая картина рака шейки матки
Выделяют три формы рака в зависимости от локализации:
Для классификации рака также используют две системы описания опухолевого процесса: TNM и FIGO.
Так, обозначение Т1N0M0 – можно прочитать, как первая стадия рака шейки матки, при которой опухоль ограничена шейкой матки, метастазы в лимфоузлах и удаленные метастазы отсутствуют. Показатель наличия метастазов N1 и М1.
| Краткая таблица соотношения двух систем обозначений | ||
| Категории TNM | Стадии FIGO | Описание |
| ТХ | — | Первичная опухоль, не оценена |
|---|---|---|
| Т0 | — | Первичная опухоль, может быть определена |
| Tis | — | Преинвазивный или внутреэпителиальный рак шейки матки |
| Т1 | I | Опухоль на шейке |
| T1a | IA | Инвазивный вид рака – выходит за пределы эпителиальных клеток, но все еще выявляется только с помощью специальных приборов. Клетки опухоли внедряются в стенки шейки матки на глубину 5 миллиметров. Горизонтальное расположение на 7 миллиметров или меньше |
| Т1а2 | IA2 | Внедрение опухолевых клеток на глубину 3 миллиметра, но не более 5 миллиметров и горизонтальное расположение 7 миллиметров или меньше |
| Т1b | IB | Клинически заметное поражение шейки |
| Т1b1 | IB1 | Заметная опухоль, в одном из измерений достигающая +- 4 сантиметра |
| Т1b2 | IB2 | Опухоль более 4 сантиметров |
| Т2 | II | Опухоль вышла за пределы женского органа, но не поразила тазовые органы или нижнюю треть влагалища |
| Т2а | IIA | Опухоль переходит на верхнюю треть влагалища, но клетчатка около матки (параметрий) не затронута |
| Т2а1 | IIA1 | Опухоль 4 см или менее, выявляемая клинически |
| Т2а2 | IIA2 | Опухоль более 4 сантиметров переходит на верхнюю треть влагалища |
| Т2b | IIB | Опухоль переходит на параметрий до его середины |
| Т3 | III | Опухоль распространилась на стенки таза, на нижнюю треть влагалища, нарушены функции почки |
| Т3а | IIIA | Злокачественное новообразование распространяется до нижней трети влагалища |
| Т3b | IIIB | Опухоль переходит на стенку таза, затрагивает почку |
| Т4 | IVA | Опухоль поразила мочевой пузырь, прямую кишку, распространилась за пределы малого таза |
| M1 | IVB | Опухоль дала удаленные метастазы |
Рак шейки матки становится визуально различимым при уже достаточно выраженном онкологическом процессе. А именно, на стадиях:
Опухоль может представлять собой очаги с отмершей тканью, изъязвлениями, кровоточащими участками. При обнаружении рака в цервикальном канале, на влагалищной части шейки опухоли, как правило, нет, но она становится более плотной, увеличивается в размерах.
По степени дифференцировки рака идет подразделение на высокодифференцированный (G1), умеренно дифференцированный (G2), низкодифференцированный (G3) и недифференцированный (G4). Два последних типа рака шейки матки считаются наиболее опасными.
Гистологические типы опухоли
Исследование поврежденных болезнью тканей необходимо для выбора правильной схемы терапии. Выделяют следующие разновидности опухолей:
- Плоскоклеточная форма (преобразование клеток многослойного плоского эпителия) – встречается наиболее часто – 85% случаев.
- Аденокарцинома (опухоль из железистых клеток) – 15-20% случаев.
- Светлоклеточная, мукоэпидермоидная, мелкоклеточная формы рака встречается редко – 1-1,5% случаев.
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Методы диагностики
Чтобы своевременно поставить правильный диагноз при подозрении на онкологическое заболевание и незамедлительно назначить лечение, показан целый спектр диагностических исследований:
- Общий осмотр. Включает в себя также оценку состояния лимфатических узлов, легких, сердца, пальпацию живота, печени, осмотр женских половых органов, прямой кишки. Берутся мазки для цитологического исследования, обнаружения вируса папилломы человека, проводится расширенная кольпоскопия. Назначается общий, биохимический анализ крови, мочи, анализ для определения опухолевого маркера SCC.
- Неинвазивные диагностические процедуры: УЗИ (ультразвуковое исследование) органов малого таза, брюшной полости, забрюшинного пространства, лимфоузлов, КТ (компьютерная томография) брюшной полости, рентгенография грудной клетки, колоноскопия, внутривенная урография, остеосцинтиграфия (оценка состояния костной ткани), МРТ органов малого таза. В настоящее время именно магнитно-резонансная томография (МРТ) позволяет наиболее точно установить локализацию, размеры опухоли, визуализировать ее прорастание в ткани других органов, определить метастатическое поражение лимфоузлов. Противопоказаниями к проведению процедуры могут стать клаустрофобия, наличие кардиостимулятора.
- Инвазивные диагностические процедуры. Представляют собой мероприятия по взятию биоптата для подтверждения злокачественной природы опухоли. Часто биопсия может сочетаться с диагностическим выскабливанием. Врач также, скорее всего, назначит лапароскопию при обнаружении метастазирования рака шейки матки в яичники.
Важно обратиться к квалифицированному гинекологу для прохождения первичного обследования при подозрении на возможность развития рака шейки матки. Не редки случаи ошибок при сборе анализов, когда врач берет мазок на цитологию неправильно. Из-за чего патологические клетки оказываются вне соскоба, не попадают на стекло.
Избежать путаницы
Дифференциальную диагностику рака шейки матки особенно на первых стадиях формирования опухоли проводят с фоновыми, инфекционными, венерическими заболеваниями, с эктопией. При подтверждении диагноза гинеколог созывает консилиум или направляет пациентку на консультации к онкологу, онкогинекологу, радиологу, химиотерапевту для составления оптимального плана лечения рака шейки матки.
Методы лечения
Стратегия терапии разрабатывается коллективом специалистов, индивидуально для каждой пациентки. Обязательно учитывается возраст женщины, общее физическое состояние, наличие или отсутствие хронических заболеваний. Факторами, которые могут уменьшить успех лечения, считаются:
Основные стратегии
Хирургический метод часто становится составной частью комплексного лечения. Может выполняться:
- Ножевая конизация шейки матки – удаление части слизистой оболочки шейки матки с последующим выскабливанием сохранной слизистой оболочки. Допускается проведение лазерной конизации. В том числе лечение может выполняться с помощью современного высокотехнологичного СО2-лазера. Как правило, конизация проводится на начальных стадиях развития болезни.
- Ампутация – иссечение влагалищной части органа с сохранением матки.
- Радикальная трахелэктомия (влагалищная или абдоминальная) — лапароскопическая операция, позволяющая вырезать часть тканей или орган целиком, верхнюю треть влагалища, при этом сохранить матку, яичники, маточные трубы.
- Гистерэктомия – удаление матки, придатков. Может быть показано при распространенном злокачественном процессе.
- Экзентерация таза. Радикальная операция по удалению матки и прилегающих структур, проводимая на последних стадиях болезни. Прорастание рака наблюдается уже за пределами репродуктивных органов. В процессе манипуляции иссекаются, в том числе и пораженный мочевой пузырь, прямая кишка.
Лучевая терапия – может быть самостоятельным методом лечения или использоваться как часть комплексной терапии:
- Радикальная лучевая терапия – направлена на полное устранение опухоли и регионарных метастазов за счет специально подобранных высоких доз радиоволнового излучения.
- Паллиативная лучевая терапия – лечение, направленное на уменьшение размеров опухоли и метастаз. Применяются меньшие дозы излучения, чем при радикальной терапии.
- Симптоматическая лучевая терапия – позволяет бороться с болевым синдромом, как правило, связанным с метастазами в костях спины. Для рака шейки матки характерны боли в области поясничного отдела.
Применяют два типа облучения – дистанционное и внутриполостное. Лучевая терапия может назначаться как в процессе подготовки к хирургическому вмешательству, так и после, для профилактики рецидивов и борьбы с метастазами. После операции, как правило, облучают область таза и лимфоузлы.
Химиотерапия – при данном типе заболевания считается сопутствующим методом лечения:
- Неоадъювантная химиотерпапия – назначается до оперативного вмешательства или лучевой терапии с целью уменьшить размеры опухоли для облегчения ее последующего удаления. Могут быть выписаны препараты цитостатики.
- Адъювантная химиотерпапия – показана после операции для профилактики рецидивов, устранения опухолевых клеток, которые не удалось иссечь.
Химиотерапия проводится несколькими курсами. Может быть средством паллиативной помощи пациенткам, которым противопоказано оперативное вмешательство или облучение.
Какой прогноз?
Успех борьбы во многом зависит от стадии, на которой было диагностировано заболевание. Чем раньше это произошло, тем лучшие прогнозы дают специалисты. Так, после устранения опухоли Т1 или IA пятилетняя выживаемость может составлять почти 100%. Однако, не стоит забывать, что в течение полугода после прохождения терапии болезнь может заявить о себе снова. Рецидив часто возникает в зоне первичной локализации опухоли, либо напоминает о себе метастазами в других органах. Отсюда важность постоянного контакта с врачами, бережного отношения к здоровью, необходимость изменения образа жизни и, главное, развитие способности радоваться мелочам.
Все врачи признают, что один из важнейших факторов успешного прохождения курса терапии рака шейки матки – положительный настрой пациентки, а именно, желание жить полноценной жизнью. Для чего еще на этапе обследования, когда диагноз уточняется, важно найти именно того врача, которому можно доверять. Такого специалиста, кто сможет мотивировать на прохождение сложного, но необходимого лечения, к кому будет приятно приходить на регулярные профилактические осмотры после завершения курса терапии.
Важно для каждой мамы
Опасное заболевание можно предотвратить. Для этого показано вакцинирование от ВПЧ. ВОЗ рекомендует делать прививки девочкам уже в возрасте 9-13 лет.
Другие статьи из блога:
- Может ли лейкоплакия шейки матки
- Злокачественное новообразование внутренней части шейки матки
- Влагалище без матки и шейки
- Отек шейки матки при беременности
- Катетер для открытия шейки матки
- Вставили катетер в шейку матки
- Где находится шейка матки перед месячными
- Подозрение на рак шейки матки форум
- Очаговый паракератоз шейки матки хронический цервицит
- Анализ на рак шейки матки как называется
Источники и связанные статьи:
