Лечение ИЦН напрямую зависит от причины, вызвавшей патологию. Если развитие истмико-цервикальной недостаточности было вызвано гормональным нарушением, беременной женщине назначается специфическая медикаментозная терапия, сосредоточенная на нормализации уровня гормонов.
- Истмико-цервикальная недостаточность – цена в Москве на ведение беременности при истмико-цервикальной недостаточности
- Диагностика истмико-цервикальной недостаточности
- Как сохранить беременность при диагнозе ИЦН
- Хирургическая коррекция ИЦН: что это означает?
- Показания и противопоказания для оперативной коррекции ИЦН
- Ведение беременности при ИЦН
- Истмико-цервикальная недостаточность: что нужно знать про ИЦН?
- Роль шейки матки: такая маленькая и такая важная!
- Причины ИЦН
- Симптомы и выявление ИЦН
- Лечение ИЦН
- Новые перспективы в лечении ИЦН
- Коррекция шейки матки при ицн
- Актуальность
- Материал и методы
- Результаты исследования
- Обсуждение
- Выводы
- Литература
- Об авторах / Для корреспонденции
- Конизация шейки матки
- Подготовка к операции
- Радиоволновая конизация шейки матки аппаратом Сургитрон
- Как проходит процедура
- Преимущества метода
- Конизация шейки матки
- Противопоказания
- Методы конизации шейки матки
- Радиоволновая конизация
- Как проходит конизация шейки матки при дисплазии
- Реабилитация
- ВОПРОС-ОТВЕТ
- Сколько может длиться кровотечение после процедуры?
- Когда планировать беременность после конизации шейки матки?
Истмико-цервикальная недостаточность – цена в Москве на ведение беременности при истмико-цервикальной недостаточности
Все будущие мамочки желают, чтобы время ожидания появления на свет крохи проходило спокойно и не омрачалось появлением осложнений. Но к сожалению, около 15% беременных женщин сталкиваются во 2-3 триместрах с проблемой преждевременных родов или самопроизвольного аборта, причем в 40% всех случаев причиной потери беременности является неполноценность шейки матки.
Истмико-цервикальная недостаточность (ИЦН) – это патология, связанная с укорочением и открытием шейки матки, что провоцирует, в свою очередь, опущение и преждевременное вскрытие плодного пузыря. Проявляется ИЦН чаще на сроке беременности 11-27 недель.
Недостаточность шейки матки возникает по разным причинам и может быть травматической или функциональной. Травматической называют ИЦМ, которая возникает вследствие различных гинекологических процедур, приведших к образованию рубцов, из-за чего шейка матки утратила способность к полноценному сокращению.
Функциональная ИЦМ связана с гормональными изменениями в организме беременной. Речь, как правило, идет об избытке андрогенов или о недостатке прогестерона, что провоцирует размягчение, укорачивание и открытие шейки матки. Это, кстати, по частоте – вторая причина появления истмико-цервикальной недостаточности.
Также ИЦМ может возникать при многоплодной беременности, на фоне высокой нагрузки на матку или при патологиях развития матки. Истмико-цервикальная недостаточность имеет бессимптомное течение. В очень редких случаях ИЦН проявляет себя кровянистыми мажущими выделениями, появлением в животе тянущих болей, то есть симптомами выкидыша. Обычно клинические признаки истмико-цервикальной недостаточности во время беременности отсутствуют.
Диагностика истмико-цервикальной недостаточности
Поскольку ИЦН имеет в основном бессимптомное течение, диагностировать такое состояние довольно сложно. К сожалению, традиционное наблюдение беременности носит во многом формальный характер и ограничивается лишь измерением веса, артериального давления и окружности живота. Поэтому нередко о несостоятельности шейки матки беременная женщина узнает, когда возникают проблемы.
Диагностировать истмико-цервикальную недостаточность можно при проведении вагинального осмотра и УЗИ шейки матки. Поэтому очень важно во время беременности регулярно посещать своего врача и проходить все назначенные доктором диагностические процедуры.
УЗИ шейки матки проводится во время обязательных и дополнительных скрининговых исследований. Как правило, первое УЗИ шейки матки проводят на сроке 11-13 недель. Врач оценивает, соответствует ли длина шейки сроку беременности, анализирует состояние зева и проверяет, нет ли нарушений, способствующих риску выкидыша.
Нормальная шейка матки на сроке беременности 11-13 недель имеет длину 35-45 мм; если исследование выявляет, что длина шейки меньше 20 мм, это говорит об истмико-цервикальной недостаточности и требует изменения тактики ведения беременности.
Как сохранить беременность при диагнозе ИЦН
Лечение ИЦН напрямую зависит от причины, вызвавшей патологию. Если развитие истмико-цервикальной недостаточности было вызвано гормональным нарушением, беременной женщине назначается специфическая медикаментозная терапия, сосредоточенная на нормализации уровня гормонов.
Также одним из консервативных методов коррекции ИЦМ является установка специального разгрузочного кольца (пессария). Такое кольцо правильно перераспределяет вес околоплодных вод и растущего плода, поддерживая шейку матки и не позволяя ей раскрываться, что дает возможность благополучно доносить беременность. В самых сложных случаях истмико-цервикальной недостаточности, требуется хирургическая коррекция.
Хирургическая коррекция ИЦН: что это означает?
Хирургическое вмешательство при истмико-цервикальной недостаточности предполагает наложение на шейку матки нескольких швов (как правило, двух) для того, чтобы шейка могла выдержать постоянно увеличивающуюся нагрузку. Проводится такая процедура на сроке 14-25 недель (до 18-20 недель).
Оперативное лечение несостоятельности шейки матки – это малотравматичная, совершенно безопасная и максимально результативная процедура. Своевременное наложение на шейку матки швов дает возможность благополучно доносить беременность и родить ребенка в положенный срок. Если вам во время беременности поставили диагноз “истмико-цервикальная недостаточность”, не надо впадать в отчаяние – специалисты Клиники Современной Медицины в Москве знают об ИЦН все и умеют эффективно с ней бороться!
Показания и противопоказания для оперативной коррекции ИЦН
Основными показаниями к оперативной коррекции недостаточности шейки матки являются:
- существование в анамнезе беременной выкидышей во II-III триместрах и преждевременных родов;
- диагностированная ИЦН по результатам обследования;
- беременности на сроке 13-25 недель;
- ненарушенная целостность плодного пузыря.
Перед операцией, которую выполняют в стационаре, будущая мама проходит обязательное обследование. Манипуляция относится к малотравматичным хирургическим методикам и не нуждается в назначении строгого постельного режима. То есть беременной женщине через несколько часов после наложения швов уже можно вставать и ходить. Строгий постельный режим нужен, если наблюдается провисание плодного пузыря.
Одной из особенностей ведения беременности с истмико-цервикальной недостаточностью является необходимость проведения еженедельного осмотра шейки матки. Швы, как правило, снимают на 37-38 неделе беременности или при возникновении таких срочных ситуаций, как:
Наложение швов при ИЦН не проводят при наличии таких патологий:
“Клиника Современной Медицины” – один из лучших медицинских центров Москвы. У нас работают грамотные, опытные доктора, использующие передовые разработки в области ведения беременности. Оперативная коррекция истмико-цервикальной недостаточности в нашей клинике выполняется щадящим, малотравматичным методом с применением анестетиков последнего поколения, безопасных для течения беременности.
Наши врачи имеют многолетний опыт работы с пациентками, которым в свое время был поставлен диагноз “истмико-цервикальная недостаточность”. Все они благополучно доносили беременность и стали мамами чудесных детишек.
Ведение беременности при ИЦН
Любая патология беременности требует не только вовремя проведенной диагностики и лечения, но и обязательного соблюдения определенного режима. Исключением не является и истмико-цервикальная недостаточность. Ведение беременности с ИЦН имеет свои особенности; главное, выявить патологию как можно раньше.
Истмико-цервикальная недостаточность – это патология, которая требует регулярного наблюдения со стороны врача. Но пугаться данного диагноза не стоит. Современная медицина дает возможность решить эту проблему без вреда для здоровья женщины и ребенка; главное – своевременно выявить проблему и тщательно соблюдать все предписания гинеколога!
В нашей клинике работают замечательные специалисты, которые своевременно окажут профессиональную помощь в решении вопросов, связанных с планированием и ведением беременности с истмико-цервикальной недостаточностью. Акушеры-гинекологи Клиники Современной Медицины проводят консультации и точную диагностику всех видов ИЦН, а также осуществляют ведение беременности после лечения иствико-цервикальной недостаточности, включающее динамическую цервикометрию.
Шов или акушерский пессарий – что лучше подходит в конкретном случае, решать врачу. Акушерские пессарии хороши для профилактики при угрозе ИЦН и раннем выявлении патологии. Швы более надежны. В некоторых случаях может использоваться двойная тактика: и наложение швов на шейку, и установка акушерского пессария.
Истмико-цервикальная недостаточность: что нужно знать про ИЦН?
Истмико-цервикальная недостаточность (ИЦН) – проблема, которая приводит к невынашиванию беременности и преждевременным родам. Почему она появляется, как ее вовремя выявить и какие новые методы лечения предлагает медицина будущим мамам? Рассказываем, что нужно знать про ИЦН.
Роль шейки матки: такая маленькая и такая важная!
- Шейка матки всего около 4 см длиной. Она продолговатая и состоит из соединительной ткани, мышечных волокон и слизистой поверхности.
- Основное ее назначение – закрывать матку от влияний извне и приоткрываться в период менструаций, чтобы внешний слой эндометрия и выделения могли покидать внутреннюю полость.
- У шейки есть два зева: один внутри, между полостью матки и шеечным каналом, второй – снаружи – между шейкой и началом влагалища. Именно он виден на осмотре влагалища «в зеркалах».
В самом начале беременности один из ее первых признаков – изменение характера влагалищных выделений. Происходит это потому, что в шейке матки формируется «пробка», густая слизь, которая особенно хорошо будет защищать ребенка от внешних патогенных микроорганизмов. Она отходит в период, когда ребенок уже готов родиться – за несколько дней до родов или уже на схватках, когда шейка размягчается, укорачивается и начинает раскрываться.
В этот период околоплодные оболочки начинают спускаться под тяжестью вод и ребенка в шейку, затем во влагалище, вскрываются, ребенок рождается. Если это происходит до 22-х недель, диагностируют выкидыш. После – преждевременные или срочные (в срок) роды.
В норме все изменения с шейкой происходят только при доношенной беременности – после 37 недель. Но если есть истмико-цервикальная (от слов «перешеек» и «шейка матки») недостаточность, то нарушения состоятельности шейки начинаются раньше. Она не может удерживаться в сжатом состоянии. Почему?
Причины ИЦН
Причин немало, и порой сложно понять, что же привело к ИЦН. Нередко действуют сразу несколько факторов:
- травматическая группа: около 70% всех случаев вызывают разрывы шейки в родах, последствия хирургического вмешательства (конизации, прижигания для борьбы с «эрозией» и эктопией), аборты с инструментальным выскабливанием и искусственным расширением цервикального канала, диагностические процедуры в полости матки, гистероскопия, роды с тазовым предлежанием, крупным плодом и т. д.;
- функциональная группа причин ИЦН: в 30% случаев виноваты эндокринные нарушения при гиперандрогении, синдроме поликистозных яичников и т. д.;
- врожденная истмико-цервикальная недостаточность – когда есть патологии строения шейки матки, соединительной ткани. Частота – менее 1% всех ИЦН;
- повышенная нагрузка на шейку – еще одна причина ИЦН даже у полностью здоровых мам. Ее вызывают многоплодная беременность, многоводие, крупный плод, избыточная физическая нагрузка (поднятие тяжестей и т. д.). Собственно, все, что повышает риск несостоятельности. Как правило, при полноценном исследовании выявляются также факторы риска, перечисленные выше – несмотря на кажущееся полное здоровье.
ИЦН – состояние длительное, однажды возникшая недостаточность не устраняется самостоятельно. Риски при повторных беременностях весьма высоки.
- Если было самопроизвольное прерывание беременности на сроках 23-28 недель, то риск повтора без профилактических мер – 25%.
- При прерывании беременности (медицинском аборте или искусственных родах) во втором триместре риск возрастает в 10 раз.
Симптомы и выявление ИЦН
Признаки укорочения и раскрытия шейки матки, к сожалению, практически невозможно выявить: ощущений может не быть совсем, или же они ограничиваются тянущей или покалывающей болью в нижней части живота и/или пояснице. Но у кого из будущих мам их нет?
Недостаточность шейки матки может проявляться ощущениями покалывания и распирания внизу живота, с отдачей во влагалище, прямую кишку. Если такие симптомы есть – нужно обратиться к врачу.
Ключевая роль в выявлении патологии – это своевременная диагностика. И что делать, если специфические симптомы у ИЦН отсутствуют, и самочувствие ни на что не намекает?
Перед беременностью стоит оценить наличие факторов риска, описанных выше. По возможности избегать манипуляций с шейкой матки (и врачей, которые настаивают на травматичном лечении «эрозии»: в современной медицине уже и диагнозы другие, и оценка необходимости лечения в корне отличается от устаревшей). Хороший гинеколог при подготовке к зачатию – врач из обязательного списка для планирующих пар!
Во время беременности состоятельность шейки матки (при отсутствии рисков) оценивается в обычные сроки ультразвукового исследования – на скринингах 11-14 недель, 16-17, 20-22, 30-32. На УЗИ измеряют плод, плаценту, а также оценивают размеры шейки, ее внутренний зев и цервикальный канал.
Если повышенная вероятность ИЦН уже есть, или же были преждевременные роды, или внутри сразу два или больше малышей, то первая проверка проводится в те же сроки первого скрининга – 11-14 недель, а потом каждые две недели назначают УЗИ-контроль с оценкой длины шейки матки и ее состоятельности.
Лечение ИЦН
ИЦН на данный момент лечат при помощи двух методов: ограниченным режимом активности с установкой акушерского пессария (кольца, купола, ограничивающего пессария) до 22-х недель, или наложением швов на шейку (до 18 недель наиболее эффективно).
Если раньше в практике использовались пластиковые негнущиеся пессарии в виде кольца с «ручками» (т. н. «бабочка»), которые устанавливались весьма болезненно, то сегодня на смену им пришли пессарии из силикона. Их установка почти незаметна – ни во время введения, ни после.
Манипуляцию по наложению циркулярных швов проводят в условиях стационара с обезболиванием (спинальной или внутривенной анестезией).
Круговой подслизистый шов на шейке матки механически «запирает» цервикальный канал и препятствует раскрытию.
Швы накладывают только, если нет инфекционно-воспалительных процессов и признаков угрозы прерывания беременности. Если они есть – сначала проводят целенаправленную терапию.
Шов или акушерский пессарий – что лучше подходит в конкретном случае, решать врачу. Акушерские пессарии хороши для профилактики при угрозе ИЦН и раннем выявлении патологии. Швы более надежны. В некоторых случаях может использоваться двойная тактика: и наложение швов на шейку, и установка акушерского пессария.
Если сроки установки пессария или наложения швов (максимум – до 25 недель) уже прошли, назначают постельный ограничительный режим. Он менее эффективен, чем остальные виды помощи.
Швы и пессарий снимают на сроке в 37 недель – в кабинете врача или в роддоме (обезболивание не требуется). Как правило, роды начинаются не сразу.
Новые перспективы в лечении ИЦН
В последние 10 лет проводятся массовые исследования терапии преждевременных родов из-за ИНЦ при помощи вагинального введения гормона прогестерона (в капсулах, геле и суппозиториях). Это помогает прежде всего при эндокринных факторах развития несостоятельности шейки матки, но используется также и при иных причинах ИНЦ в качестве вспомогательной методики.
Результаты исследований вдохновляют: в среднем риск преждевременных родов снижается на 42% (введение акушерского пессария – на 85%).
Исследователи говорят, что если УЗИ, проведенное на сроке от 19 до 24 недель, показывает укороченную шейку матки, врачи должны рассмотреть возможность рекомендовать вагинальную дозу прогестерона в 90 миллиграммов в день, начиная примерно с 20 недель. Однако такая терапия пока не одобрена и не входит в клинические рекомендации по ведению пациенток с истмико-цервикальной недостаточностью.
При воспалительных заболеваниях влагалища, шейки матки, наружных половых органов необходима предварительная санация инфекции с последующим бактериологическим контролем.
Коррекция шейки матки при ицн
Ю.С. Доброхотова, А.В. Степанян, В.Б. Шустова
Кафедра акушерства и гинекологии лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России, Москва
Актуальность
Невынашивание беременности – одна из основных научно-практических проблем современной репродуктологии. Интерес к ней объясняется стабильно высокой частотой этой патологии (10–30%) во всех странах мира [1]. В настоящее время в России прерывается 15–20% желанных беременностей [2]. На долю недоношенных детей приходится 60–70% случаев ранней неонатальной смертности, 50% неврологических заболеваний, в т.ч. детский церебральный паралич, нарушений зрения (вплоть до слепоты), слуха (вплоть до глухоты), тяжелых хронических заболеваний легких [2]. Мертворождение при преждевременных родах наблюдается в 8–13 раз чаще, чем при своевременных.
Истмико-цервикальная недостаточность (ИЦН) – одна из частых причин недонашивания и невынашивания беременности, которая представляет собой недостаточность перешейка и шейки матки. ИЦН наблюдается у 0,2–2% в общей популяции беременных женщин и у 15,0–42,7% женщин, страдающих невынашиванием беременности.
Цель исследования: улучшить исходы родов у беременных женщин с ИЦН путем дифференцированного подхода к ее коррекции на основе разработанного алгоритма ведения беременности.
Материал и методы
В исследование были включены 106 беременных с явлениями ИЦН и угрозой преждевременных родов, которые составили 1-ю (проспективную) группу, и 50 пациенток, вошедших во 2-ю (ретроспективную) группу, находившихся на стационарном лечении в 2011 г. Пациентки обеих групп, включенные в исследование, были сопоставимы по возрасту, социальному положению, соматическому и гинекологическому статусам, а также по акушерским осложнениям.
Критерии включения в обе группы: диагностированная ИЦН, угрожающие преждевременные роды и отягощенный акушерский анамнез (преждевременные роды – ПР и самопроизвольные выкидыши в анамнезе). Критерии исключения: тяжелая экстрагенитальная патология, многоплодная беременность, врожденные пороки развития плода.
Критерии диагностики ИЦН во время беременности: укорочение шейки матки менее 25–20 мм и раскрытие внутреннего зева на 0,8 мм и более по данным ультразвукового исследования (УЗИ) в двух позициях – лежа и стоя [3–4] и размягчение и укорочение вагинальной части шейки матки при осмотре шейки матки в зеркалах и влагалищном исследовании, иногда – пролабирование плодного пузыря в цервикальный канал.
В ходе работы были использованы общеклинические (клинико-анамнестические, лабораторные), специальные (УЗИ, допплерометрия, кардиотокография), генетические, иммунологические и статистические методы исследования. Исходы родов для плода, течение раннего неонатального периода проанализированы у всех новорожденных.
Беременные женщины 1-й группы были ознакомлены с целью и методами исследования и дали письменное согласие на их включение в научное исследование.
Пациентки обеих групп были разделены на подгруппы в зависимости от полученного лечения (табл. 1).
В А подгруппе применялись пессарии доктора Арабин (Германия), выполненные из силикона, которые вводились в сроках от 22 до 32 недель при диагностике ИЦН и угрожающих ПР. В подгруппе Б применялся хирургический серкляж (наложение швов на шейку матки) по методу Любимовой–Мамедалиевой при сроках 16–20 недель по тем же показаниям. Пациенткам В-подгруппы выполнялась хирургическая коррекция ИЦН до 20 недель беременности, однако при развитии угрозы прорезывания и несостоятельности швов, а также при низком расположении плода лечение дополнялось введением акушерского пессария доктора Арабин в 22–23 недели беременности. Кроме того, во 2-й группе были шесть беременных с ИЦН, которым по тем или иным причинам коррекция не проводилась (подгруппа Г).
Перед проведением коррекции ИЦН в обеих группах проводилась санация родовых путей и токолитическая терапия (сульфат магния внутривенно капельно 8–10 г/сут в течение 3–5 дней до 20 недель беременности) или острый токолиз гексапреналином (по схеме после 20 недель беременности). Пациенткам 1-й группы острый токолиз проводился на фоне вагинального введения микронизированного прогестерона до 400 мг/сут.
В дальнейшем беременные 1-й группы получали базовую терапию препаратами магния и микронизированным прогестероном вагинально по 200 мг/сут до 36 недель. Во 2-й группе терапия угрозы ПР проводилась препаратами магния и гексапреналином (перорально).
В обсуждении результатов использована градация убедительности доказательств: 1a – систематический обзор рандомизированных контролируемых исследований (РКИ), 1b – отдельное РКИ, 2a – систематический обзор когортных исследований, 2b – отдельное когортное исследование, 3a – систематический обзор исследований случай–контроль», 3b – отдельное исследование случай–контроль, 4c – исследование серии случаев.
Результаты исследования
Анатомическая ИЦН в результате большого количества прерываний беременности (медицинские аборты и самопроизвольные выкидыши) выявлялась у 51,9% (43) беременных 1-й группы и 42% (21) – 2-й, для остальных пациенток ИЦН носила функциональный характер.
Изолированная ИЦН как причина ПР выявлялась у 17,9% (19) беременных, сочетание ИЦН с каким-либо одним фактором риска развития ПР определялась у 44,3% (47), а сочетание 2 и более факторов с ИЦН было выявлено у 37,8% (40) беременных 1-й группы.
Среди беременных 2-й группы сочетание нескольких факторов риска ПР и ИЦН встречалось в 42% (21) случаев, а изолированная ИЦН наблюдалась у 14% (7) пациенток.
Сочетание ИЦН с гиперандрогенией выявлено в 17% случаев у пациенток 1-й группы и у 20% – 2-й, при этом в большинстве случаев определялся смешанный характер гиперандрогении – у 9,4 и 12% пациенток соответственно.
Сочетание ИЦН с урогенитальными инфекциями определено в 12,3% случаев, при этом наиболее часто встречались бактериальный вагиноз, кандидоз, а также условно-патогенная бактериальная инфекция, выявляемая при исследовании бактериологического посева из цервикального канала (протей, энтеробактерии, кишечная палочка, клебсиелла, стафилококковая и стрептококковая инфекция и др.) в титре 103 и более.
Сочетание ИЦН с тромбофилией было выявлено у 16% (17) беременных в 1-й группе и 18% (9) – во 2-й (мутация Лейдена, мутация протромбина, мутация метилентетрагидрофолатредуктазы и плазменного фактора активатора ингибитора плазминогена).
После проведения коррекции ИЦН мы наблюдали всех пациенток 1-й группы на предмет осложнений течения беременности. Обращает на себя внимание их низкая частота и отсутствие тяжелых акушерских осложнений в виде синдрома задержки роста плода и преждевременной отслойки нормально расположенной плаценты. Это, вероятно, связано с тщательным наблюдением и адекватной терапией. Важно отметить, что наименьшая частота осложнений регистрировалась в подгруппе пациенток, в отношении которых применялся пессарий – плацентарная недостаточность и гестоз были в 3,0 и 5,7 раза реже по сравнению с подгруппами, где использовался серкляж и комбинированный метод соответственно, угроза преждевременных родов – в 3 и 10 раз соответственно.
Данные аналогичных наблюдений за беременными 2-й группы были недостоверны, поскольку оценивались эти пациентки ретроспективно.
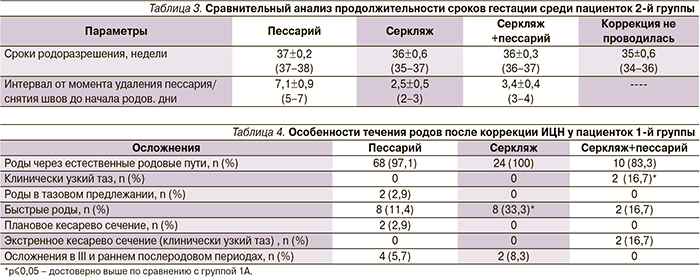
Сравнительный анализ продолжительности сроков гестации после коррекции ИЦН различными методами у пациенток 1-й группы представлен в табл. 2.
Из табл. 2 видно, что после применения пессария сроки родоразрешения приближаются к 40 неделям беременности, хотя удаляли пессарий и снимали швы в 37–38 недель у всех пациенток. Данный факт, вероятно, связан с разгружающим воздействием пессария, так что после его удаления до родов проходит еще 10–15 дней, когда предлежащая часть опускается, начинает «давить» на шейку матки и происходит «разворачивание» нижнего сегмента матки. Аналогичная ситуация выявлена и при применении комбинированного метода, при наложении же швов начало родов происходит в течение 3–5 дней после их снятия. Роды наступали позднее и у женщин, получавших прогестерон – во второй группе интервал от момента удаления пессария до родов был в 2 раза меньше по сравнению с первой (табл. 3).
Среди пациенток ретроспективной группы ПР произошли у 11 беременных, что составило 22% от общего числа, при этом в 6% (3) случаев имели место очень ранние ПР, в 10% (5) – ранние ПР.
Хотелось бы отметить, что ПР в сроке от 32 до 35 недель произошли у 5 (4,7%) пациенток 1-й группы, также был отмечен один случай ранних преждевременных родов (0,9%), что в совокупности составило лишь 5,6% от числа всех наблюдений, т.е. применение прогестерона в качестве базовой терапии способствовало пролонгиро-ванию беременности до доношенного срока у 94,4% беременных.
В ретроспективной группе, где применялся токолитик, 11 (22%) женщин родили преждевременно, из них ранние преждевременные роды были у 5 (10%) и очень ранние – у 3 (6%), таким образом, роды в срок произошли у 78% женщин.
При изучении особенностей течения родов у беременных 1-й группы (табл. 4) было выявлено, что частота быстрых родов и осложнений в III и раннем послеродовом периодах определена как существенно более высокая в подгруппе после хирургической коррекции ИЦН, чем у беременных после введения пессария, – число быстрых родов было в 3 раза выше, средняя продолжительность родов составила 6–9 часов (7,9±1,5 часа – при использовании пессария, 7,6±1,7 часа – серкляжа и 7,4±1,8 часа – серкляжа с пессарием), в целом происходило укорочение латентной фазы родов.
При изучении исходов родов для новорожденных после коррекции ИЦН среди пациенток 1-й группы существенных различий выявлено не было. Все дети родились с оценкой по шкале Апгар 8/9 баллов. Доля новорожденных с массой тела менее 2800 г в соответствующих подгруппах составила 2,9% (2), 8,3% (2) и 16,7% (2).
Однако при анализе частоты осложнений течения беременности, родов и послеродового периода после коррекции ИЦН различными методами (табл. 5) была выявлена более высокая частота травматизма шейки матки, преждевременных родов и послеродовых и перинатальных инфекционно-воспалительных осложнений у пациенток после наложения швов.
Обсуждение
Несмотря на хорошо разработанную систему балльной оценки риска ПР, у большинства женщин не удается выявить ни одного фактора риска вплоть до начала преждевременной родовой деятельности и единственным диагностическим критерием является измерение длины шейки матки, а также оценка внутреннего зева. При этом длина ее менее 25 мм, начиная от 16 недель гестации, служит предиктором ПР [5].
Исследования женщин с высоким риском развития ПР показали высокую чувствительность и высокую прогностическую ценность этого показателя (в популяции с высокой степенью риска 75% женщин имеют ПР), однако в группах с низким уровнем риска они не показали высокой чувствительности [6]. Визуализация пролабирования плодного пузыря за внутренний зев шейки матки является независимым фактором риска развития ПР [7–9].
С учетом вышеизложенных данных, а также нашего собственного опыта в качестве критерия начала лечения женщин с целью профилактики ПР нами была выбрана длина шейки матки 25 мм и менее, по данным УЗИ, а также состояние внутреннего зева шейки матки (его расширение более 0,8 мм), которые мы определяли у женщин с высоким риском ПР начиная с 15–16 недель беременности с интервалом в 2 недели.
Среди методов эффективной вторичной профилактики ПР с высоким уровнем доказательности в литературе указываются: использование цервикального пессария (1b) [10–13], назначение прегненов (1a) [14], скрининг и лечение инфекций (2a), в т.ч. бактериального вагиноза у беременных с ПР в анамнезе (2a) [1, 10] и внедрение антиникотиновых программ среди беременных (1a) [15].
Несмотря на большой опыт применения серкляжа, данные о его эффективности до сих пор противоречивы [16–17]. Неэффективно профилактическое использование токолитиков (1b) [18]. Использование пессария связано с более низким уровнем рождаемости – до 34 недель, чем при использовании прогестерона и серкляжа (3a) [11].
Указанные выше положения в полной мере подтверждаются результатами нашего исследования. Так, применение пессариев доктора Арабин оказалось эффективнее по сравнению с серкляжем и позволило пролонгировать беременность до сроков 39,9±0,4 недели против 38,2±0,5 соответственно у пациенток 1-й группы, получавших в качестве базовой терапии микронизированный прогестерон, по сравнению с 37,0±0,2 и 36,0±0,6 недели соответственно в группе беременных, получавших токолитик.
Кроме того, использование серкляжа связано с повышенной частотой несостоятельности швов (11,3% – в 1-й группе и 16% – во 2-й), что потребовало дополнительного вмешательства – введения пессария, а также более высокой частотой осложненного течения беременности.
При одноплодной беременности с укороченной шейкой пессарий способствует пролонгированию беременности за счет механического воздействия на маточно-шеечный угол (4с) [19]. При этом он снимает прямое давление на внутренний зев шейки матки [20].
В литературе подчеркивается, что при беременности двойное наложение швов на укороченную шейку матки, наоборот, повышает риск ПР и перинатальной смертности (3a) [17]. В то время как при многоплодной беременности наложение серкляжа не показано, при одноплодной – продолжает обсуждаться. Альтернативой серкляжу считают шеечный пессарий [20]. Отмечена высокая удовлетворенность пациенток этим методом [21], что также отмечено и среди пациенток, наблюдаемых в настоящем исследовании.
Возможное увеличение выделений из влагалища на фоне пессария не связано с повышением инфицированности [12]. Перфорированная модель пессария доктора Арабин (тип ASQ) обеспечивает лучший отток жидкости при повышенной вагинальной секреции предпочтительна для беременных женщин.
По данным мировой литературы, эффективно назначение прогестерона в группе высокого риска, который снижает риск повторных ПР на 35% (1a) [14].
Прогестерон и его производные неэффективны при многоплодной беременности (1b) [22].
На основании проанализированных нами случаев можно констатировать высокую эффективность применения нехирургической коррекции ИЦН в сочетании с вагинальным введением микронизированного прогестерона, замедляющего созревание шейки матки, поскольку в 94,4% родоразрешение беременных произошло в срок. При анализе сроков родоразрешения беременных 2-й группы этот показатель был достоверно ниже и составил 78% от общего числа родов. То есть комбинирование микронизиованного прогестерона в качестве базовой терапии с местными методами коррекции ИЦН позволило улучшить результаты на 16,4% и пролонгировать срок беременности на 2,7 недели.
Таким образом, нами был разработан алгоритм ведения женщин при высоком риске ПР: 1-й этап – мониторирование длины шейки матки с помощью УЗИ (в двух позициях) каждые 2 недели у женщин группы риска с 15–16 неделями беременности.
К беременным группы риска по невынашиванию были отнесены пациентки:
- имеющие в анамнезе выкидыши в поздних сроках, преждевременные роды, привычное невынашивание беременности;
- при наступлении беременности после продолжительного бесплодия;
- с нарушением функции яичников, генитальным инфантилизмом;
- с угрозой невынашивания настоящей беременности в сочетании с прогрессирующими изменениями шейки матки;
- после вспомогательных репродуктивных технологий;
- с многоплодной беременностью, в т.ч. после вспомогательных репродуктивных технологий;
- с угрозой прерывания настоящей беременности и измененными психоадаптационными реакциями в отношении завершения беременности.
2-й этап – выбор метода нехирургической коррекции у женщин с ИЦН функционального и органического генеза на основании показаний и противопоказаний к применению пессария.
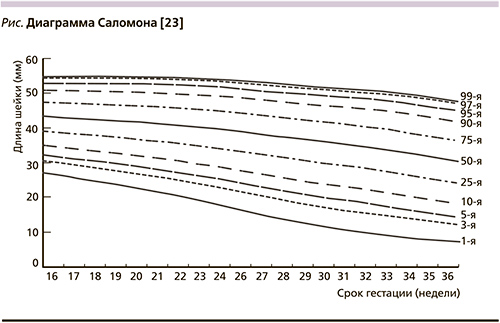
Показаниями к применению пессария доктора Арабин служат: Укорочение шейки матки по данным УЗ-мониторинга (25 мм и менее и несостоятельность внутреннего зева – его расширением более 0,8 мм).
Для более точного определения нормальной длины шейки матки в соответствующие сроки беременности и ее укорочения рекомендуется использовать диаграмму Саломона [23] (см. рисунок).
2. Несостоятельность циркулярного шва при хирургической коррекции ИЦН.
Противопоказаниями к применению пессария доктора Арабин служат:
- Экстрагенитальные заболевания, при которых противопоказано пролонгирование беременности.
- Рецидивирующие кровянистые выделения из половых путей во II–III триместрах беременности.
- Выраженная степень ИЦН (пролабирование плодного пузыря) или нарушение его целостности.
При воспалительных заболеваниях влагалища, шейки матки, наружных половых органов необходима предварительная санация инфекции с последующим бактериологическим контролем.
3-й этап – выполнение нехирургической коррекции ИЦН на фоне базовой терапии микронизированным прогестероном.
Таким образом, представленная схема выбора методов профилактического лечения пациенток с угрозой ПР позволит добиться максимальных результатов.
Выводы
Комплексное лечение угрозы невынашивания беременности с использованием нехирургической коррекции ИЦН (пессарий доктора Арабин) в сочетании с вагинальным введением микронизированного прогестерона способствует пролонгированию беременности до 39–40 недель в 94,4% случаев.
Применение пессариев доктора Арабин в комбинации с базовой терапией позволяет пролонгировать срок беременности на 2,7 недели дольше по сравнению с серкляжем.
Обоснованный выбор метода коррекции ИЦН, рациональная этиотропная терапия с помощью медикаментозных средств, направленных на снятие симптомов угрозы прерывания и правильный подбор базовой терапии, способствуют снижению перинатальных потерь.
Литература
- McDonald H.M., Brocklehurst P., Gordon A. Antibiotics for treating bacterial vaginosis in preg-nancy. Cochrane Database Syst. Rev. 2007;1:CD000262.
- Slattery M.M., Morrison J.J. Preterm delivery. Lancet.2002;360:1489–497.
- Галкина А.С., Ван А.В., Некрасова К.Р., Джобава Э.М., Доброхотова Ю.Э. Угрожающие преждевременные роды: спорные вопросы диагностики и токолитической терапии (обзор литературы). Проблемы репродукции. 2014;1(20):77–81.
- Ван А.В., Галкина А.С., Некрасова К.Р., Джо-бава Э.М., Доброхотова Ю.Э. Перинатальные исходы токолитической терапии у беременных с угрозой преждевременных родов. Юбилейный сборник научных трудов. 10-летие кафедры акушерства и гинекологии № 2 лечебного факультета. 2013. С. 3–11.
- Domin C.M., Smith E.J., Terplan M. Transvaginal ultrasonographic measurement of cervical length as a predictor of preterm birth: a systematic review with meta-analysis. Ultrasound Q. 2010;26:241–48.
- Berghella V., Bega G., Tolosa J.E., Berghela M. Ultrasound assessment of the cervix. Clin. Obstet. Gynecol. 2003;46:947–62.
- Yost N for the NICHD MFMU Nework: Mid-trimester vaginal sonography: Ancillary markers for spontaneous preterm birth. Am. J. Obstet. Gynecol. 2001;185:(suppl)144.
- Iams J.D., Goldenberg R.L., Meis P.J., Mercer B.M., Moawad A., Das A., Thom E., McNellis D., Copper R.L., Johnson F., Roberts J.M. The length of the cervix and the risk of spontaneous premature delivery. National Institute of Child Health and Human Development Maternal Fetal Medicine Unit Network. N. Engl. J. Med. 1996;334:567–72.
- Owen J, Yost N, Berghella V, Thom E, Swain G.A. 3rd, Miodovnik M., Langer O., Sibai B., McNellis D.; National Institute of Child Health and Human Development, Maternal-Fetal Medicine Units Network.Mid-trimester endovaginal sonography in women at high risk for spontaneous preterm birth. JAMA. 2001;286:1340–348.
- Abdel-Aleem H., Shaaban O.M., AbdelAleem M.A. Using a cervical pessary to prevent preterm birth. Published on-line: May 31, 2013. http://summaries.cocrane.org.
- Alfirevic Z., Owen J., E. Carreras Moratonas, Sharp A.N., Szychowski J.M., Goya M. Vaginal progesterone, cerclage or cervical pessary for preventing preterm birth in asymptomatic singleton pregnant women with history of preterm birth and a sonographic short cervix. Ultrasound Obstet. Gynecol. 2013;41:146–51.
- Arabin B., Halbesma J.R., Vork F., Hubener M., van Eyck J. Is treatment with vaginal pessaries an option in patients with a sonographically detected short cervix? J. Perinat. Med. 2003;31:122–33.
- Zork N., Biggio J., Tita A., Rouse D., Gyamfi-Bannerman C. Decreasing prematurity in twin gestations: predicaments and possibilities. Obstet. Gynecol. 2013;122(2 Pt 1):375–79.
- Romero R., Nicolaides K., Conde-Agudelo A., Tabor A., O’Brien J.M., Cetingoz E., Da Forseca E., Creasy, G., Klein, K., Rode, L., Soma- Pillay, P., Fusey, S., Cam, C., Alfirevic, Z., Hassan, S.S.Vaginal progesterone in women with an asymptomatic sonographic shot cervix in the midtrimester deceases preterm delivery and neonatal morbidity: a systematic review and metaanalysis of individual patient data. Am. J. Obstet. Gynecol. 2012;206(2):124.e1–19.
- Lumley J., Oliver S.S., Chamberlain C., Oakley L. Interventions for promoting smoking cessation during pregnancy. Cochrane Database Syst. Rev. 2004;4:CD001055.
- Andrews W.W., Sibai B.M., Thom E.A., et al. Randomized clinical trial of metronidazole plus erythromycin to prevent spontaneous preterm delivery in fetal fibronectin-positive women. Obstet Gynecol 2003; 101; 847–855.
- Berghella V., Odibo A., To M.S., Rust O., Althuisius S.M. Cerclage for short cervix on ultrasonography; meta-analysis of trials using individual patient data. Obstet. Gynecol. 2005;106:181–89.
- Kenyon S., Boulvain M., Neilson J.P. Antibiotics for preterm rupture of membranes. Cochrane Data base Syst. Rev. 2003;(Issue 2): CD001058. DOI: 10.1002/14651858.CD001058.
- Cannie M.M., Dobrescu O., Gucciardo L., Strizek B., Ziane S., Sakkas E., Schoonjans F., Divano L., Jani J.C. Arabin cervical pessary in women at high risk of preterm birth: a magnetic resonance imaging observational follow-up study. Ultrasound Obstet. Gynecol. 2013;42(4):426–33.
- Liem S.M.1, van Pampus M.G., Mol B.W., Bekedam D.J. Cervical Pessaries for the Prevention of Preterm Birth: A Systematic Review. Obstet. Gynecol. International. 2013;2013:576723.
- Goya M., Pratcorona L., Merced C., Rodo C., Valle L., Romero A., Juan M., Rodriguez A., Munoz B., Santacruz B., Bello-Munoz J.C., Llurba E., Higueras T., Cabero L., Carreras E. Оn behalf of the Pesario Cervical para Evitar Prematuridad (PECEP) Trial Group. Cervical pessary in pregnant women with a short cervix (PECEP): an open-label randomised controlled trial. Lancet. 2012;379:1800–806.
- Caritis S., Rouse D. A randomized controlled trial of 17_hydroxyprogesterone caproate (17_OHPC) for the prevention of preterm birth in twins. Am. J. Obstet. Gynecol. 2006;195:S2.
- Salomon L.J., Diaz-Garcia C., Bernard J.P., Ville Y. Reference range for cervicallength throughout pregnancy: non-parametric LMS-based model applied to a largesample. Ultrasound Obstet. Gynecol. 2009;33 (4):459–64.
Об авторах / Для корреспонденции
Ю.Э. Доброхотова – д.м.н., проф., зав. кафедрой акушерства и гинекологии № 2 ЛФ ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России
А.В. Степанян – Кафедра акушерства и гинекологии лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России, Москва
В.Б. Шустова – Кафедра акушерства и гинекологии лечебного факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России, Москва
Перед началом операции зону воздействия радиоволнами обрабатывают раствором люголя или слабым раствором уксусной кислоты. Патологические участки окрашиваются в отличающиеся от здоровых тканей цвета, повышая точность процедуры. После этого конизатором или петлей иссекается очаг патологии. Удаленный лоскут помещают в 10%-й раствор формалина, маркируют и отправляют в лабораторию. Если во время процедуры повреждается кровеносный сосуд, то он коагулируется специальным шариковым электродом.
Конизация шейки матки
Конизация — амбулаторное гинекологическое вмешательство, которое основано на конусообразном иссечении патологических тканей цервикального канала и части шейки матки.
Методика применяется в диагностике и терапии гинекологических заболеваний. Чаще всего она проводится при выявлении атипии клеток в цервикальном канале и на шейке, при дисплазии 1-3 степени. Полученный в ходе манипуляции материал обязательно отправляется на изучение гистологам.
В нашей клинике по желанию пациентки процедура проводится под местной анестезией или общим наркозом — комфортным медицинским сном. Цена конизации делает процедуру доступной для большинства пациентов.
Манипуляция проводится при определенных показаниях:
выявленная по результатам цитологии дисплазия, которая относится к предраковым состояниям. Своевременное проведение операции позволяет избежать трансформации дисплазии в злокачественную опухоль;
объемные образования в цервикальном канале, полипозные структуры и кисты;
разрастания соединительной ткани в области шейки матки;
деформирующие шейку послеоперационные или послеродовые рубцы;
Цель операции — не допустить развития рака шейки матки. Поэтому наши специалисты удаляют не только участки с атипичными клетками, но и захватывают по 5-7 мм неизмененной ткани со всех сторон.
Подготовка к операции
При обращении в клинику будьте готовы к небольшому предоперационному обследованию, которое состоит из:
осмотра шейки под гинекологическим микроскопом с проведением пробы Шиллера;
взятия материала для лабораторного исследования (мазок на микрофлору, цитология);
предоперационного обследования (анализ крови на инфекционные заболевания, коагулограмма и т. д.).
Дата операции обычно назначается на 5-11 день цикла или сразу после окончания менструации. В этот период состояние гормонального фона и самой слизистой оптимальное для скорейшего заживления и восстановления. За два дня до вмешательства мы попросим пациентку воздержаться от половой жизни.
Если во время предварительного обследования были выявлены признаки воспалительного процесса, операция будет выполнена только после полного выздоровления пациентки. При наличии хронических заболеваний в стадии декомпенсации потребуется их коррекция у специалистов.
Радиоволновая конизация шейки матки аппаратом Сургитрон
Универсальный радиоволновой нож Сургитрон широко применяется гинекологами из-за высокой эффективности и атравматичности. Главный врач нашей Московской Клиники Современных Технологий Кучерук Оксана Петровна отзывается об аппарате Сургитрон следующем образом:
″Конизация шейки матки, выполненная радиоволновым ножом Сургитрон легко переносится пациентками.
Для меня важно, что во время операции я имею возможность ювелирно и практически бескровно иссекать необходимый участок шейки матки, не повреждая здоровые ткани.
Рана после такой операции в дальнейшем легко заживает, а вероятность формирования рубцов сводится к минимуму. Удаленный локус не обугливается, поэтому гистологи смогут провести качественное исследование и дать объективную оценку материала.″
″Конизация шейки матки, выполненная радиоволновым ножом Сургитрон легко переносится пациентками. Для меня важно, что во время операции я имею возможность ювелирно и практически бескровно иссекать необходимый участок шейки матки, не повреждая здоровые ткани. Рана после такой операции в дальнейшем легко заживает, а вероятность формирования рубцов сводится к минимуму. Удаленный локус не обугливается, поэтому гистологи смогут провести качественное исследование и дать объективную оценку материала.″
Современная методика с использованием радиоволнового аппарата позволяет избежать госпитализации и проводить манипуляцию амбулаторно. Мы отпускаем наших пациенток домой в тот же день, через 1-2 часа после процедуры.
Как проходит процедура
Конизация шейки матки проводится в асептических условиях – в операционной. Для предупреждения боли и неприятных ощущений используется местное обезболивание или внутривенная анестезия.
Перед началом операции зону воздействия радиоволнами обрабатывают раствором люголя или слабым раствором уксусной кислоты. Патологические участки окрашиваются в отличающиеся от здоровых тканей цвета, повышая точность процедуры. После этого конизатором или петлей иссекается очаг патологии. Удаленный лоскут помещают в 10%-й раствор формалина, маркируют и отправляют в лабораторию. Если во время процедуры повреждается кровеносный сосуд, то он коагулируется специальным шариковым электродом.
После радиоволнового вмешательства не требуется наложения швов. Мы только обрабатываем слизистую оболочку антисептическим раствором для предупреждения негативных последствий.
В течение 1-2 часов пациентка остается в клинике для наблюдения за самочувствием. После этого мы отпускаем ее домой с рекомендацией повторно явиться для гинекологического осмотра через 2-3 недели.
Преимущества метода
Гинекологи Москвы уже более 20 лет предпочитают лечить заболевания шейки матки радиохирургическим методом, который имеет следующие достоинства:
Наиболее эффективный метод конизации шейки матки. Пораженные ткани отделяют петлевым электродом с помощью радиоволн, сосуды сразу же коагулируют.
Конизация шейки матки
Перечисленные патологии могут проявляться нехарактерными, иногда кровянистыми выделениями, дискомфортом во время полового акта.Нередко они могут протекать бессимптомно, поэтому решение о проведении операции врач принимает на осмотре на основании гистологического либо цитологического анализа образцов тканей шейки матки.
Противопоказания
Среди противопоказаний – инфекционные и воспалительные заболевания женских половых органов.
Методы конизации шейки матки
Радиоволновая конизация
Наиболее эффективный метод конизации шейки матки. Пораженные ткани отделяют петлевым электродом с помощью радиоволн, сосуды сразу же коагулируют.
Предельная точность аппаратуры позволяет провести процедуру наиболее эффективно. Прооперированная область полностью заживает в течение
Как проходит конизация шейки матки при дисплазии
При патологиях из перечня показаний процедуру делают под местной анестезией (иногда – под общим наркозом или седацией).
Хирург при помощи конуса или петли электрода и подает на нее высокочастотный переменный ток. Удаленные таким образом ткани отправляют в специализированную лабораторию на гистологический анализ. После окончания манипуляций хирург извлекает инструментарий и обрабатывает шейку матки. Длительность процедуры – 10-20 минут.
Реабилитация
После процедуры в норме возможен дискомфорт и болезненность в нижней части живота. Спустя 2 недели показан контрольный осмотр у гинеколога. В течение 1 месяца не следует пользоваться тампонами (вместо них используют прокладки). Запрещено поднимать вес больше 5 кг, потребуется также исключить интенсивные физические нагрузки и нагрев – бани, загар. Вместо ванны следует принимать душ, запрещено плавать в бассейнах и открытых водоемах, спринцеваться. Половые контакты также запрещены в течение 1-1,5 месяцев.
Стоимость лечения зависит от объема хирургического вмешательства, выбранной врачом техники и анестезии, объема предоперационной диагностики и сопутствующих процедур, поэтому в каждом конкретном случае цена индивидуальна. Более точную цифру вам назовет врач после первичного осмотра.
ВОПРОС-ОТВЕТ
Сколько может длиться кровотечение после процедуры?
Кровянистые выделения после конизации шейки матки достаточно редки, но в норме не исключены. Их длительность – 3-5 дней, максимум неделя. Если они появились, требуется врачебный контроль: сообщите о кровянистых выделениях своему врачу. Менструация, следующая после операции, в норме может быть с кровяными сгустками.
Когда планировать беременность после конизации шейки матки?
1 месяца. Полное заживление должен подтвердить врач (по результатам осмотра и цитологического мазка). После этого можно планировать беременность.
Другие статьи из блога:
- Зашивание шейки матки после родов
- Изменение формы шейки матки
- Выворот шейки матки после родов
- Дисплазия шейки матки без впч причины
- Анэхогенные структуры в шейке матки форум это
- Амниотомия при незрелой шейке матки
- Биопсия шейки матки омск цена
- Гипертрофия шейки матки отзывы
- Закрытая мягкая шейка матки низко
- Во время секса болит шейка матки
Источники и связанные статьи:
